Врожденный ихтиоз причины. Ихтиоз кожи у новорожденных детей: опасно ли это заболевание, что делать и как лечить малыша? Ихтиоз X-сцепленный рецессивный
Часто люди не воспринимают всерьез незначительные изменения состояния кожных покровов. Но, поводом для обращения к врачу могут служить не только покраснения, зуд, гнойные воспаления и какие-либо новообразования, но и обычное шелушение кожи. Это может быть следствием нехватки витаминов или признаком более серьезного диагноза, например такого, как ихтиоз.
Особенности диагноза ихтиоз и его симптомы
Ихтиоз – это заболевание кожи, имеющее генетическое происхождение. Оно характеризуется нарушением процесса ороговения кожи – в эпителиальной ткани происходит сбой при выработке рогового вещества, в составе которого находятся кератогиалин, кератин и жирные кислоты. При развитии патологического процесса – гиперкератоза, начинается шелушение кожи. В зависимости от тяжести и стадии болезни могут наблюдаться легкие шелушки, а может образовываться слой, напоминающий рыбную чешую. Подобные образования могут быть серого, коричневого, темного или телесного цвета.
Как правило, это самостоятельное заболевание. Но в качестве дополнительного симптома ихтиоз может наблюдаться при следующих диагнозах:
- эритродермия Лейнера;
- дерматит Риттера;
- одна из разновидностей – эритродермическая;
- следующие синдромы – Руда , Юнга-Фогеля , Рефсума , Шегрена-Ларссона и некоторые другие.
Часто для уточнения диагноза достаточно внешнего симптома – появления подобных шероховатостей на коже. Как правило, они не проявляются на локтях и коленях, также в области паха. Иногда заболевание сопровождается зудом и болевыми ощущениями на коже. Дополнительными симптомами могут служить пониженное потоотделение, расслоение или уменьшение ногтей, трещины на них, повышение холестерина, нарушение обмена белков или жиров в организме.
Особенность заболевания заключается в его обострении в зимнее время года, при воздействии сухого морозного воздуха, тогда как в теплых странах с влажным климатом или в летний период может наблюдаться некоторое улучшение. Но данный фактор не должен отменять соблюдение медицинских рекомендаций для борьбы с подобным заболеванием. Часто при недостаточности клинической картины и анамнеза проводят гистологическое исследование, анализ крови, комплексное обследование профильными врачами.
Причины появления диагноза ихтиоз
Основные причины появления данного заболевания – в организме человека происходит мутация генов или нарушение их экспрессии – преобразования наследственной информации в белки либо рибонуклеиновую кислоту. Все эти изменения в функционировании организма передаются по наследству. В зависимости от формы болезни данные изменения у человека протекают различным образом. Могут наблюдаться выработка дефектного кератина, нехватка такого продукта, как стеролсульфатаза, а также гиперплазия базального слоя эпидермиса и другие подобные процессы.
Приобретенный ихтиоз – достаточно редкий случай. Он может возникнуть из-за недостатка витаминов, проблем с щитовидной железой или надпочечниками.
Распространенные формы заболевания ихтиоз
Существует несколько разновидностей ихтиоза, проявление которых зависит от наследственных факторов. Вот некоторые из них:
- ихтиоз арлекина;
- ламеллярный;
- вульгарный;
- эпидермолитический;
- х-сцепленный.
Иногда данный диагноз еще называют ихтиозом плода. Дети с данным диагнозом, как правило, появляются на свет недоношенными и с небольшим весом. Внешне диагноз проявляется не только шелушением кожи, но и изменением и покраснением век, ушных раковин, рта, ограничением движений суставов рук и ног. Кожа новорожденного покрыта чешуей серого или коричневого цвета с утолщениями и трещинами.
Подобное заболевание появляется вследствие мутации гена ABCA11 – укорачивается его полипептидная цепочка, вследствие чего происходят необратимые изменения при формировании плода. В результате подобного процесса нарушена функциональность липидов – они не способны к формированию рогового слоя кожи. Ихтиоз чаще всего виден уже после рождения, но, как правило, во время УЗИ можно отследить некоторые признаки развития отклонений, особенно если у родителей есть наследственная предрасположенность. Требуется ультразвуковой осмотр состояния плода – развитие рта, ушей, носа, оценивается профиль лица, также возможен отек конечностей.
Чаще всего исход заболевания неблагоприятный — новорожденные с таким диагнозом редко выживают. В некоторых случаях своевременная терапия может продлить жизнь ребенка на некоторое время.
Чаще всего подобный диагноз ставится сразу после рождения ребенка. Кожа малыша выглядит ярко-красной – эритродермия, на ней наблюдается пленка, которая затрудняет дыхание и прием пищи ребенка. Данное состояние еще называется коллоидным плодом. Через некоторое время пленка превращается в чешую, которая остается на всю жизнь или исчезает в детском возрасте, не оставляя осложнений. Если чешуйки не исчезли, то во взрослом возрасте они увеличиваются в размере, при этом краснота кожи спадает. На стопах или ладонях могут проявиться болезненные трещины, на лице – небольшое шелушение. Возможно развитие деменции – приобретенного слабоумия.
Часто наличие пленки на теле новорожденного сопровождается изменением век и губ, что также может сохраняться на протяжении жизни. Причиной подобного диагноза также является наследственная мутация генов, которая может проявляться у лиц как мужского, так и женского пола.
Подобное заболевание проявляется в период жизни от 3 до 12 месяцев, как у мальчиков, так и у девочек. Оно сопровождается роговыми пробками на волосяных фолликулах и уменьшением зернистого слоя кожи – при этом снижается величина кератогиалиновых гранул в его клетках. Для диагностики потребуется гистологическое исследование и типичный анамнез.
Вульгарный ихтиоз проявляется сухостью и шелушением кожи в области предплечий, спины, голеней. При этом раздражение отсутствует на ягодицах, внутренней поверхности бедер, под коленями и подмышками. Наиболее выраженная стадия заболевания – в период полового созревания, с возрастом проявление болезни уменьшается. Также обострение заболевания происходит в холодный зимний период, в теплом мягком климате симптомы заболевания становятся менее выраженными.
Данный диагноз часто называют врожденной буллезной эритродермией Брока
. Он проявляется сразу при рождении или в первые месяцы после родов в виде пузырьков разной величины со специфическим содержимым на красной коже, которые со временем вскрываются, образуя эрозию, а со временем эпителизируются
. Чешуя обычно линейной формы и темных оттенков, может быть расположена в крупных складках или на шее. Между пораженными участками может проглядывать здоровая кожа, что будет одним из симптомов эпидермолитического ихтиоза. С возрастом количество пузырей может снизиться, но при этом увеличится количество шелушек или чешуек.
При попадании инфекции на кожу возможно ухудшение состояния пациента. Типичного для ихтиоза изменения век – их выворота, не наблюдается. Дополнительным симптомом может служить белесая кожа ступней и ладоней с эффектом утолщения. При поражении только этих частей тела возможно проявление другого вида ихтиоза с различной мутацией генов. Для уточнения диагноза требуются внешнее обследование, анамнез и результаты гистологического исследования.
Проявляется данный вид ихтиоза у лиц мужского пола в первые месяцы жизни. Чаще всего он выглядит как крупные чешуйки кожи в виде пластинок черного или темно-коричневого оттенка. Иногда подобная чешуя может наслаиваться друг на друга, создавая слой ороговевшей кожи в виде панциря. Образования наблюдаются на задней поверхности шеи, волосистой части головы, ягодицах и бедрах, и отсутствуют на лице, стопах и ладонях. В некоторых случаях возможно помутнение роговицы, поэтому помимо врача дерматолога иногда требуется комплексный осмотр профильными врачами, в том числе и офтальмологом.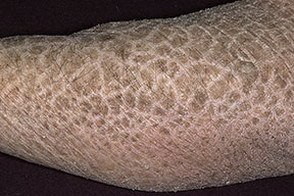
Для подтверждения диагноза может потребоваться анализ крови, а также семейная генетическая информация и общий анамнез. Облегчение заболевания может наступить в летний период года, при нахождении в теплом, влажном климате. Морозный сухой воздух могут провоцировать усугубление заболевания. Как правило, с возрастом положительной динамики не наблюдается.
Ихтиоз кожи у детей
При обнаружении каких-либо подозрительных образований на коже в виде чешуек или незначительного шелушения у ребенка стоит обратиться в медицинское учреждение.
Подобное наследственное заболевание может проявиться при развитии плода в утробе матери примерно на четвертом или пятом месяце. При этом дети рождаются с измененной структурой кожи – наличием шелушек и чешуек различного размера. Заболевание может затронуть рот, уши, веки, что может влиять на зрение и прием пищи. При подобном диагнозе возможны появление перепонок на пальцах и деформация скелета.
Чаще всего заболевание проявляет себя наиболее активно в возрасте до трех лет. Участки шелушения кожи со временем превращаются в ороговевшую кожу с так называемой рыбьей чешуей серого или темного оттенка, может наблюдаться покраснение кожи с наличием пленки. Линии на ладонях становятся ярко выраженными. Заболевание может сопровождаться зудом, жжением, болезненными ощущениями при отделении чешуек.
Помимо внешнего проявления болезни, возможны следующие изменения:
- Ухудшение структуры волос и ногтей – их расслоение и ломкость.
- Конъюнктивит глаз.
- Развитие близорукости.
- Аллергические реакции.
- Заболевания почек.
- Кариес зубов и разрушение зубной эмали.
- Сердечная недостаточность.
В подобных случаях нужно немедленно начать лечение по рекомендациям врача и под его контролем. Для новорожденных предусмотрена ранняя терапия – ребенку требуется поддержание оптимальной температуры и влажности воздуха, для чего его помещают в кувез. Проводится комплексный осмотр пациента хирургом, офтальмологом и другими профильными специалистами. Далее назначается дополнительное лечение. Оно будет выбрано в зависимости от точного диагноза — типа ихтиоза и тяжести болезни.
При лечении ребенка важно учесть психологический аспект, ведь эстетическое изменение кожи может сказаться на его общении со сверстниками.
Лечение ихтиоза
Исход заболевания в большинстве случаев зависит от тяжести болезни и степени мутации генов. При легкой степени мутации и своевременной терапии возможно благополучное лечение, или, по крайней мере, улучшение качества жизни пациента. Менее благоприятный результат прогнозируется при нарушении обмена веществ и поражении других систем организма, помимо его генетических изменений.
Как правило, лечении состоит в увлажнении кожи – это требуется для уменьшения сухости кожных покровов и уменьшению их растрескивания. Назначают лечебные мази, крема, увлажняющие средства на основе ланолина или вазелина, проводят дополнительную кератолитическую терапию. В некоторых случаях могут быть назначены ванны со специальными растворами – содовыми, крахмальными, солевыми, иногда с добавлением ромашки или шалфея.
Из препаратов иногда назначают витаминные комплексы – для кожи важны витамины группы А , Е , С , В , при необходимости — антибиотики, лекарства для поддержания функции щитовидной железы, противогрибковые средства, препараты железа. Важно поддерживать иммунитет организма. Так, в случае его ослабления могут быть рекомендованы иммуномодулирующие препараты. В процессе лечения требуется регулярно сдавать анализ мочи и крови.
- не рекомендуется длительное пребывание на солнце, перегрев кожи;
- использование мыла может способствовать дополнительной сухости кожи;
- стоит ограничить время пребывания на морозе – сухой холодный воздух может усугубить заболевания;
- благоприятным будет санаторное лечение в местах с теплым, мягким климатом, в некоторых случаях допускается купание в море.
В любом случае, нельзя заниматься самолечением, особенно при таком серьезном диагнозе. Консультация врача и строгое соблюдение его рекомендаций могут существенно улучшить качество жизни больного и предупредить развитие необратимых последствий.
При диагнозе ихтиоз важно избегать переохлаждения и длительного нахождения на морозном воздухе, а также нельзя допускать перегрева кожи на солнце.
При любых проблемах с кожей стоит обратиться к врачу, распространенное шелушение – не исключение. За ним может скрываться неприятный диагноз – ихтиоз. Ввиду его наследственного происхождения лечение бывает довольно длительным, сложным, требующим немало терпения. Важно не опускать руки, ведь современная медицина предлагает немало способов для облегчения и улучшения жизни пациента.
Статьи по теме

Ихтиоз – это наследственное кожное заболевание, при котором происходит наслоение и накапливание ороговевших клеток кожи на поверхности тела. Ихтиоз в народе называют «рыбьей болезнью».
Заболевание может присутствовать уже при рождении (врожденный ихтиоз), но обычно впервые проявляется в раннем детстве и оказывает влияние на всю последующую жизнь человека. Приобретенный ихтиоз может возникнуть в результате таких проблем со здоровьем, как гормональные, воспалительные или злокачественные заболевания.
Иногда, в легких случаях, болезнь ихтиоз остается незамеченной потому, что ее ошибочно принимают за сухость кожи. Иногда ороговение ведет к тяжелым, даже не совместимым с жизнью, нарушениям эпидермиса.
В большинстве случаев течение заболевания мягкое и поражаются только отдельные участки кожи, но иногда наблюдается поражение больших по площади участков, включая живот, спину, руки и ноги. До сих пор не выяснена этиология заболевания, но при диагностике придается значение недостатку витамина А, снижению функций щитовидной и половых желез.
Существуют различные клинические формы, обусловленные определенными измененными генами. Насчитывается двадцать восемь форм заболевания и синдромов, которые включают ихтиоз в качестве симптома. Проявления ихтиоза любого вида зимой значительно обостряются из-за холода и сухости воздуха. В теплое время года при влажной погоде, как правило, состояние улучшается.
У тех, кто проживает в тропическом климате ихтиоз не проявляется, но переезд в более северные районы обязательно спровоцирует обострение. Заболевание более распространено среди жителей американской, азиатской и монгольской группы. В настоящее время не существует методов, чтобы предотвратить ихтиоз.
Эпидермолитический ихтиоз является врожденным и очень сложно поддается лечению
Одной из разновидностей врожденной формы болезни является ихтиоз эпидермолитический. Кожа только что родившихсямладенцев имеет красный оттенок, как после ожога. При прикосновении к пораженному участку происходит отторжение ороговевших чешуек.
При очень тяжелом течении болезни возможны кровотечения в слизистые оболочки или в кожу. Довольно высока вероятность того, что при таких проявлениях ребенок погибнет.
Если течение легкое, то через некоторый период времени площадь поражения уменьшается, хотя на протяжении жизни рецидивы происходят регулярно. В периоды обострений эпидермолитический врожденный ихтиоз характеризуется повышением температуры тела.
Когда ребенок достигает 4-х лет, в участках кожи, которые образуют естественные складки, наблюдается масса сероватых чешуек.
Больные могут страдать сбоями в работе нервной системы, эндокринными нарушениями. У многих больных ихтиозом детей развивается анемия или полиневрит, некоторые страдают от спастических параличей по причине накопленной в тканях фитановой кислоты. Довольно часто фиксируются случаи смерти у детей от осложнений ихтиоза.

Рецессивный ихтиоз фото
Еще одна разновидность ихтиоза – рецессивный — наблюдается исключительно у мальчиков. Его причиной считается нарушение ферментов плаценты. Проявляются симптомы обычно на десятый-четырнадцатый день после рождения. Поверхность кожи покрываются черно-коричневыми образованиями по типу ороговевших щитков, между которыми происходит растрескивание кожи.
Весьма вероятны у больных детей умственная отсталость, эпилептические припадки и аномальное строение скелета. У каждого пятого наблюдается развитие ювенальной катаракты.

Ихтиоз Арлекино у детей
Ихтиоз Арлекино также является разновидностью данного заболевания и начинает свое течение уже с четвертой недели внутриутробного развития. После того как ребенок рождается, его кожа состоит из серо-коричневых чешуек до одного сантиметра толщиной. Из-за слепленности между собой твердых чешуек рот у ребенка, как правило, деформирован – растянут либо, наоборот, сжат. В последнем случае кормление младенца при ихтиозе Арлекино представляет большую проблему.
По причине деформации кожи веки вывернуты, ушные раковины имеют наполнение ороговевшими чешуйками. Отмечаются патологии в строении скелета в виде косолапости или косорукости, возможно полное отсутствие ногтевых пластин. Довольно часто младенцы, больные ихтиозом Арлекино, появляются на свет недоношенными. Многие из них рождаются мертвыми или погибают в первые несколько суток.

Ихтиоз фото
Диагностические мероприятия сводятся к осмотру состояния ребенка врачом. Если требуется подтвердить диагноз, назначаются гистологические обследования (биопсия). Если отмечается врожденная форма заболевания, то есть необходимость дифференцировать его от других кожных болезней, например, эритедермии.
Сбор информации об истории наследственных заболеваний также очень важен. В некоторых случаях генетическое тестирование может быть полезным в постановке диагноза «врожденный ихтиоз».

Основной причиной ихтиоза является мутация генов
Мутация генов, передающаяся через поколение, является основной причиной возникновения ихтиоза. Биохимический процесс заболевания пока не определен специалистами до конца. Отклонения могут проявляться в повышенном холестерине, нарушенном жировом обмене, при избытке аминокислот.
Во время мутации, провоцирующей ихтиоз, наблюдается значительное снижение активности обменных процессов в организме, нарушение терморегуляции, а в явлении окисления веществ в кожном покрове происходит увеличение участия ферментов. Фиксируется также угнетение функционирования щитовидной железы и надпочечников.
Нет подтвержденных данных о связи заболевания с сахарным диабетом, но в некоторых случаях приобретенный ихтиоз развивался на фоне диабетической патологии. В настоящее время ведется достаточно много исследований, с целью выяснить причины ихтиоза.
Лечение ихтиоза

при лечение ихтиоза используют специальные мази и прием витаминов
Лечение ихтиоза осуществляется врачом-дерматологом с учетом тяжести течения заболевания. Из местных средств эффективно применение препаратов, содержащих глицерин, молочную и гликолевую кислоту. Именно эти кислоты значительно снижают шелушение кожи.
Хорошо размягчают кожу салициловые мази и крема с мочевиной. Обязательными являются прием длительных витаминных курсов. При лечении ихтиоза витамины А, В, С, Е требуются в достаточно высоких дозировках. Хороший результат дает ультрафиолетовое воздействие на кожу, прием углекислых или сульфидных ванн, а также гелиотерапия. Благоприятно воздействуют на кожу ванночки с антисептическими средствами.
При тяжелом течении заболевания в лечении применяются гормоны. Гормонотерапия может быть постепенно снижена и отменена в случае, если удается достигнуть стойких положительных результатов.
Если обнаруживается необходимость простимулировать активность иммунной системы, может потребоваться переливание крови, применение препаратов с экстрактом алоэ, железом и кальцием.
Так как при ихтиозе кожа легко теряет жидкость и склонна к повышенной сухости, после принятия ванн рекомендуется наносить увлажняющий крем. Терапевтические мероприятия для кормящих женщин совпадают с лечением больных детей.

Для профилактики ихтиоза необходимо тщательное обследование при планировании беременности
К сожалению, в подавляющем большинстве патология прогрессирует, протекает с осложнениями на различные органы и прогноз для заболевания скорее не благоприятный.
Профилактической мерой является тщательное обследование при планировании беременности с целью выявления риска генетических нарушений. Если аномалия обнаруживается у плода, то беременность рекомендуется прервать.
Ихтиоз представляет собой наследственную патологию кожных покровов. Характеризуется нарушениями процесса ороговения кожи, а именно формированием твердых чешуек, похожих на рыбьи. Заболевание имеет ряд разновидностей, различающихся по степени тяжести и методу лечения.
В большинстве случаев патология развивается вследствие генетических мутаций. У таких малышей наблюдается нарушение обмена белков, а в особенности аминокислот, что проявляется чрезмерным накоплением их в кровяном русле и моче (триптофан, фенилаланин, тирозин).
После ухудшается основной и жировой обмены, нарушается центр терморегуляции и дыхания кожных покровов.
Присоединяются проблемы со стороны щитовидной железы, половых желез и надпочечников, ухудшается работа иммунной системы ребенка.
В основе развития патологии лежит теория о нарушении нормального синтеза витамина А, в результате чего кожа становится склонной к повышенному ороговению и формированию чешуек.
Разновидности заболевания и симптоматика
Выделяют пять основных разновидностей ихтиоза, а именно:
- Вульгарный, или обыкновенный;
- врожденный;
- X-сцепленный рецессивный;
- Эпидермолитический;
- ламеллярный.
Дети, больные ихтиозом более подвержены развитию аллергических заболеваний, бронхиальной астмы, фарингита, отита, а также они менее устойчивы к инфекционным патологиям. К общей картине присоединяются проблемы в работе сердца, печени и почек.
Вульгарный ихтиоз
Вульгарный, или обыкновенный, ихтиоз является самой распространенной формой среди всех остальных, унаследовать этот вид можно по аутосомно-доминантному типу.
Первые признаки болезни можно обнаружить у трехмесячного ребенка, или уже в более позднем возрасте, а именно в два-три года.
Кожные покровы малыша становятся сухими и шероховатыми из-за формирования большого количества серовато-белых плотно прикрепленных чешуек, а в области прикрепления волосяного фолликула можно увидеть роговые пробки.
Кожа на лице начинает шелушиться, но не так, как на туловище и конечностях, которые больше всего подвержены поражению. Участки тела, которые образовывают складки кожи (половые органы, подмышечные впадины, сгибы локтей), не поражаются ихтиозом.
На подошвах ног и ладонях становится более четким сетчатый кожный рисунок.
Площадь и тяжесть поражения кожных покровов у каждого ребенка проявляется индивидуально. Также возможен вариант развития болезни, когда кожа начинает сохнуть в местах частого ее сгибания-разгибания, истончаются волосяные фолликулы, нарушается структура ногтевой пластины, что приводит к ее ломкости.
Не исключено вовлечение в процесс зубов (кариес, несформировавшийся прикус) и глаз (близорукость, конъюнктивит).
Врожденный ихтиоз
Данная форма заболевания развивается еще в утробе матери, ее можно обнаружить сразу после рождения ребенка. Выделяют два типа врожденного ихтиоза: эритродермия Брока и ихтиоз плода.
Ихтиоз плода (плод-арлекин) имеет аутосомно-рецессивный тип развития. Кожа плода начинает поражаться на 18-23 неделе беременности. Эпидермис малыша покрывается панцирем, который состоит из толстых твердых пластин сероватого оттенка, которые достигают толщины в 10 мм.
Губные складки ограничены в движении, ротовая полость сужена, или наоборот растянута. Уши и нос покрыты чешуей, и из-за этого сильно искривлены, веки вывернуты, волосяной покров и ногтевые пластины часто отсутствуют, конечности видоизменены.
Если плод поражен болезнью, то родовая деятельность обычно начинается раньше срока, и, к сожалению, малыш может родиться мертвым.
Большая часть маленьких пациентов живут всего лишь несколько часов или суток, так как, сталкиваясь с окружающей средой, их организм подвергается несовместимым с жизнью изменениям.
Эритродермия Брока характеризуется сильным покраснением кожи.
Х-сцепленный рецессивный ихтиоз
Х-сцепленный рецессивный ихтиоз характеризуется наличием дефекта в микросомальных плацентарных ферментах. Данной формой ихтиоза болеют только лица мужского пола.
Полный расцвет всех симптомов происходит по прошествии нескольких недель после появления на свет, очень редко сразу же после рождения. Кожа малыша начинает постепенно покрываться коричнево-черными корочками, между ними формируются трещинки, и иногда такую кожу сравнивают с крокодиловой или змеиной.
Наблюдаются поражения со стороны органов зрения, а именно развитие ювенальной катаракты. С возрастом возможно присоединение слабоумия, эпилептических приступов, снижение уровня мужских гормонов и аномальное развитие скелета.
 Эпидермолитическую форму можно унаследовать по аутомно-доминатному типу. Эпидермис только что родившегося малыша имеет яркий красный цвет, как будто его ошпарили, и к тому же на нем образовываются волдыри разного размера с серозным содержимым и эрозии.
Эпидермолитическую форму можно унаследовать по аутомно-доминатному типу. Эпидермис только что родившегося малыша имеет яркий красный цвет, как будто его ошпарили, и к тому же на нем образовываются волдыри разного размера с серозным содержимым и эрозии.
При прикосновении к коже происходит практически моментально ее слущивание (симптом Никольского), дерма на подошвах и ладошках уплотнена и имеет беловатый оттенок.
При развитии тяжелой формы присоединяются кровоизлияния в кожные покровы и слизистые, в такой ситуации все заканчивается смертью пациента.
Если пурпура отсутствует, то присутствует шанс на дальнейшее существование. По мере взросления ребенка, количество волдырей становится меньше, иногда их появление сопровождается повышенной температурой тела. В районе кожных складок отмечается повышенное ороговение.
Ихтиоз поражает не только эпидермис, но и другие жизненно важные системы организма (сердечно-сосудистая, эндокринная, нервная).
Ламеллярный ихтиоз
 Ламеллярную форму можно унаследовать по аутосомно-рецессивному типу. Кожа новорожденного малыша покрыта тоненьким слоем пленки с желтовато-коричневым оттенком, и далее она преобразуется в пластинки, которые остаются на всю оставшуюся жизнь ребенка. Эпидермис на лице имеет красный цвет, туго натянут и шелушится.
Ламеллярную форму можно унаследовать по аутосомно-рецессивному типу. Кожа новорожденного малыша покрыта тоненьким слоем пленки с желтовато-коричневым оттенком, и далее она преобразуется в пластинки, которые остаются на всю оставшуюся жизнь ребенка. Эпидермис на лице имеет красный цвет, туго натянут и шелушится.
Волосистая часть головы устелена мелкими пластинками, форма ушей видоизменена. Отмечается чрезмерно быстрый рост ногтей и волос, но несмотря на это возможно развитие полного облысения.
Для таких пациентов характерен выворот век, который сопровождается боязнью света и кератитом. В редких случаях развивается кариес и слабоумие.
Иногда возможно перерождение пленки в крупные пластины, которые имеют свойство исчезать еще в младенчестве, и далее кожные покровы становятся нормальными.
Диагностические мероприятия
Правильный диагноз ставится после тщательного исследования кожных покровов младенца и проведения соответствующих анализов, так как очень часто врожденную форму путают с дерматитом Риттера и эритродермией Лейнера-Муссу.
Десквамативную эритродермию Лейнера-Муссу можно обнаружить в первые два месяца жизни младенца: эпидермис воспален и немного отечен, кожные складки шелушатся. И буквально за несколько дней все кожные покровы вовлекаются в этот процесс.
Дерматит Риттера развивается на седьмой день после рождения. Эпидермис красного цвета, шелушится в районе естественных отверстий малыша (пупок, анальное отверстие). Далее процесс распространяется на все тело, и чешуйки начинают отпадать с формированием эрозий. Дополнительно повышается температура тела, присоединяются диспепсические явления и токсикоз.
Х-сцепленную и обыкновенную форму можно перепутать с глютеновой болезнью, для которой также характерно шелушение эпидермиса, нарушение структуры ногтевой пластины и волосяных фолликул.
Лечение заболевания
В зависимости от степени поражения кожных покровов лечение может проводиться в домашних условиях или под наблюдением дерматолога в условиях стационара. Маленьким пациентам выписывают витамины группы В, А, Е, РР и аскорбиновую кислоту на очень длительный срок.
Используются препараты, которые обладают липотропными свойствами – витамин U, метионин, липамид. Для стимуляции работы иммунной системы применяют лекарственные препараты, содержащие в своем составе экстракт алоэ, железо, кальций, а также применяется процедура переливания плазмы крови.
Чтобы лечение препаратами давало положительный эффект, необходимо тщательно соблюдать все рекомендации лечащего врача.
Возможно использование гормональных препаратов при наличии показаний (инсулин, тиреоидин). При врожденной форме используют комбинацию глюкокортикостероидов с анаболиками, дополнительно добавляют аскорбиновую кислоту, витамины группы В, препараты калия и антибактериальные средства по необходимости.
Если присутствует выворот века, то закапывают масляный раствор ретинола ацетата в глаза. Данное лечение проводится в условиях стационара на протяжении двух месяцев, с постоянным контролем биохимического анализа крови.
Постепенно дозы глюкокортикостероидов уменьшаются и доводятся до полной отмены уже в условиях амбулаторного лечения, периодически исследуются показатели крови, мочи и берутся мазки со слизистых оболочек носа и горла. Также показан прием витаминов группы В и А кормящим матерям.
Очень важным фактором в благоприятном течении болезни является использование местных средств по уходу за кожей младенца, а именно ванны с раствором марганцовки в соотношении 1:15000. После ванны кожные покровы обрабатывают кремом с добавлением витамина А или кремами Восторг, Дзинтарс.
Медико-генетическое обследование будущих родителей – это основной метод профилактики рождения больных малышей, в том числе с ихтиозом кожных покровов. Врач-генетик определяет степень риска рождения ребенка с тем или иным заболеванием.
Наследование ихтиоза происходит по аутосомно-рецессивному типу. Это самая тяжёлая форма заболевания. У новорожденных наблюдается гиперкератозные пластины в форме ромбов, многоугольников, покрывающие всё тело.
Из-за того, что образования появляются в форме геометрических фигур, напоминающих костюм Арлекина, появилось название болезни.
Ихтиоз на фото с описанием 7 штук






Недуг несёт угрозу жизни. Дети рождаются с маленьким весом. Современная медицина достигла успехов в сохранении жизни маленьким страдальцам.
Если раньше при системной инфекции младенец не выживал, так как нарушалась терморегуляция, то сейчас медицина способна сохранить им жизнь.
Виды ихтиоза
- Пластинчатый ихтиоз (ламеллярный, на коже образуются мелкие чешуйки).
- Поверхностный (характеризуется наличием эрозий, пузырей на дерме. Другое название: эпидермолитический).
- Приобретённый (образования чешуек разного цвета, размера. Они находятся на разгибательных поверхностях конечностей, щеках, лбу).
- Простой (вульгарный. На коже появляются светло-серые чешуйки, перерождающиеся в бурые «щиты». Кожа сухая, шелушится).
- Ихтиоз Шлеймана (встречается в разговорной речи. Но в классификации не значится).
- Камеральный ихтиоз (шелушение, изменение цвета).
- Сальный ихтиоз (секрет сальных желез высыхает, сильно выделяется).
- Сальный ихтиоз новорожденных (тело покрыто коркой эпителиальных клеток, волосков, щетинкой).
- Фолликулярный (появляется на выходах волосяных мешочков).
- Фолликулярный поверхностный (появляется в форме выпуклых точек).
- Змеевидный (на дерме находятся плотные роговые щитки, отделённые бороздками).
- Ихтиоз на ногах (птхеноидный тип заболевания, похож на лишай. Могут встречаться другие виды болезни, поражающие тело). На этом фото видно, как выглядит ихтиоз на ногах:
- Ихтиоз ногтей (истончены, расслаиваются, ломкие).
- Буллезный ихтиоз (характерен появлением пузырей на коже).
- Иглистый (есть образования в форме шипов).
Причины ихтиоза
Врождённый ихтиоз развивается при генетической предрасположенности.
Приобретённый ихтиоз имеет целый ряд причин. Например:
- Эндокринопатия.
- Неполадки в кроветворной системе.
- Сбои в работе половой, щитовидной желез.
- Надпочечники функционируют только частично.
- Постоянный гиповитаминоз.
- Возрастные изменения.
Симптомы ихтиоза
Результатом заболевания является изменение структуры кожи. Из-за неправильной работы клетки, по причине потери памяти мутирующего гена (либо присутствия в нём другой памяти) роговый слой не выстраивается как надо.
Кожа, её участки покрываются образованиями в виде чешуи. Болезнь может быть наследственной либо приобретённой. К характерным признакам ихтиоза относятся:
- сухость дермы;
- шелушение;
- наличие чешуек;
- наличие шипов, пластин на роговом слое серого, коричневого цвета;
- мукообразные образования;
- утолщение кожи;
- плёнка, покрывающая тело у новорожденных (со временем отпадает);
- поражение ногтей;
- вывороченный рот;
- ломкие, сухие волосы;
- множественный кариес;
- близорукость;
- нарушена терморегуляция.
Лечение ихтиоза
Что такое ихтиоз и как его лечить? Наука ещё не нашла способа лечения ихтиоза кожи, который может привести к полному исцелению.
Но современная медицина способна продлить жизнь страдающим недугом тяжёлой степени, улучшить самочувствие. С больными работает группа врачей. В команду медиков входят:
- Дерматолог (основные курсы лечения).
- Семейный врач, терапевт, педиатр (комплексное лечение, направленное на повышение иммунитета).
- Психолог (снятие стрессов, депрессивных состояний, избавление от комплексов, зажимов, присущих больным).
- Оториноларинголог (наблюдает состояние слуха, барабанных перепонок).
- Стоматолог (лечит зубы).
В группу могут входить те специалисты, помощь которых требуется в борьбе с основной болезнью и осложнениями. Больные получают комплексы лечебных мероприятий, направленных на облегчение состояния больного ихтиозом кожи.
Препараты для лечения ихтиоза
Сюда входят мази, кремы, гели, которые наносят на кожу. Они помогают очистить участки от чешуек, облегчают течение болезни.
Кожу необходимо увлажнять и смягчать, так как на ней образуются трещины, в которые может попасть инфекция. Поэтому, выбирают препараты противомикробного, противогрибкового действия.
Также, подбирают увлажняющие кремы, гели для душа с лечебным эффектом, мази с мочевиной.
Гидротерапия (водолечение)
Чем ещё можно лечить ихтиоз кожи? Хороший эффект дают ванны. Обычно применяются:
- солевые;
- крахмальные;
- с раствором пергамента калия;
- морские;
- углекислые.
Хороший результат дают аппликации с применением торфяной, иловой грязи. В результате лечения улучшается обмен веществ в организме, в самой коже.
Витаминная терапия
Больным предлагаются витаминно-минеральные комплексы. Они выпускаются в виде капсул. Терапия направлена на повышение иммунитета. Препараты действуют как общеукрепляющие средства.
Длительное применение внутрь витамина A, его аналогов (ретиноидов) B, C, E, PP приводит к смягчению чешуек, очищению кожи, повышению её эластичности. Препарат назначает врач в небольшой дозировке, поскольку возможны побочные эффекты.
Диетотерапия (правильное питание)
В рацион больного нужно вводить продукты, богатые витамином A, B, E, C. Они избавят от гиповитаминоза, который относится к одной из причин ихтиоза. В меню должны присутствовать:
- Кисло-молочные продукты.
- Мясо.
- Жёлтые, красные фрукты, овощи.
- Морепродукты.
- Каши.
- Сухофрукты.
Овощи, фрукты не должны перенасыщать меню. Это может вызвать аллергию.
Гелиотерапия
Лечение солнцем, его инфракрасным излучением показано для страдающих недугом. Для этого существуют специальные приспособления, собирающие солнечные лучи в пучок. Его направляют на больные места.
Талассотерапия
Лечение морским климатом предполагает не только морские купания, прогулки на воздухе. Применение водорослей, морепродуктов обогатит меню больного, насытит организм множеством полезных веществ.
Окутывание лечебными грязями также показано при таком диагнозе.
Климатотерапия относится к альтернативным методам лечения. Этот способ предложен миру натуропатами. Лечение не только снимает симптомы, но и укрепляет психику, поднимает настроение, улучшает состояние.
Клетку выстраивают цепочки ДНК. При мутации, происходящей в гене, кожа остаётся без здорового рогового слоя, так как ген не помнит, как она строится.
Зато он помнит, как строится чешуя, то есть кожа обитателей подводного мира. Так и выстраивается кожа для подводного, земноводного обитателя.
Лечение ихтиоза народными средствами
В домашних условиях при лечении ихтиоза используются травы. Терапия направлена на снятие симптомов, улучшение самочувствия:
- Убрать зуд, боль помогают настои. Делают примочки, обтирания. В качестве сырья подходят: пустырник, крапива, овёс, рябина (ягоды), подорожник, плющ.
- Варят мазь из смолы сосны, пчелиного воска, чистотела, мела, масла зверобоя, сливочного масла, прополиса.
- Готовят сборы из пижмы, пустырника, хвоща, подорожника, пырея ползучего. Применяют внутрь, пьют курсами по 30 дней.
- Травы из сборов можно соединить с растительным, оливковым маслом, мазать поражённые места.
Как ещё можно лечить ихтиоз кожи в домашних условиях? Можно делать травяные, солевые ванны, полоскания с бурой.
Профилактика ихтиоза
Если у родителей будущего младенца есть мутирующие гены, они должны обратиться к генетику. Он высчитает, появится будущий новорожденный с патологией или нет. Носителем может быть один родитель.
Если женщина уже в положении, она может сделать УЗИ. Некоторые медики отправляют на биопсию, где берётся соскоб с кожи плода. Это может быть небезопасно для будущего малыша. Заболевание у ребёнка диагностируют, когда он ещё в утробе.
Заразен ли ихтиоз?
Чаще всего ихтиоз передаётся по наследству. Приобретённая форма появляется при пониженном иммунитете, возрастных изменениях.
Заразиться им нельзя, поскольку это нарушение обменных процессов в организме. В коже сильно увеличивается количество аминокислот, так как белковый и жировой обмен проходят неправильно.
Можно ли вылечить ихтиоз кожи?
К сожалению, учёные ещё не до конца разобрались в патологических процессах, которые происходят при данном недуге. Он является неизлечимым. Существует ряд методов, облегчающих течение болезни.
Можно ли вылечить ихтиоз лёгкой формы? Это возможно, если недуг приобретён, не запущен, лечение началось сразу.
Только на очень маленьких участках рогового слоя могут остаться мучнистые, сухие, коричневые образования.
Лечение ихтиоза имеет в арсенале множество методов.
Как избавиться от ихтиоза?
Как только станет ясен процесс генетической мутации, учёные сразу смогут предложить решение по лечению недуга до полного исцеления. До тех пор остаётся ждать результатов исследований. Современная медицина достигла многого, но пока ещё не всё может.
–>
–>
–>
Ихтиоз - это наследственное кожное заболевание, которое характеризуется нарушением процессов ороговения кожи.
В результате этого заболевания кожа больного покрывается чешуйками, внешне похожими на рыбью чешую.Для ихтиоза характерно раннее его начало (первые 3 года жизни). Ихтиоз приводит к обильному шелушению кожи, которое внешне похожа на рыбную чешую (от греч. ichthys – «рыба»). Тяжесть симптомов заболевания зависит от множества факторов. Иногда ихтиоз практически не даёт дискомфорта и человек может прожить с ним всю жизнь. Но в иногда врожденный ихтиоз может привести к сильным поражениям кожи ребенка, что может стать причиной летального исхода (ихтиоз плода).
Разные формы ихтиоза возникают у человека из-за генетических мутаций, которые до сих пор полностью не изучены. В последнее время основной причиной данного заболевания называют недостаточность витамина А, а также появлениям заболеваний эндокринной системы. Основной патологического процесса является чрезмерная выработка кератина (белок кожи).

Виды ихтиоза:
Различают следующие формы ихтиоза:
- вульгарный ихтиоз;
- ламеллярный ихтиоз;
- Х-сцепленный ихтиоз;
- болезнь Дарье;
- ихтиозиформная эритродермия.
Вульгарный ихтиоз
Вульгарный, или его ещё называют обыкновенным, является наиболее частой формой ихтиоза. По статистике вульгарный ихтиоз встречается у людей примерно в 75 – 95% случаях среди всех форм ихтиоза. В большинстве случаев, этой формой болеют дети в первые годы жизни (от 1 до 3 лет).
Основной причиной возникновения вульгарного ихтиоза является генетическая мутация, которая наследуется по аутосомно-доминантному типу. Данный тип наследования говорит о том, что генетическое заболевание проявится у ребенка, когда он унаследует мутантный аллель (одна из форм гена, которая ведёт к альтернативному варианту развития) хотя бы от одного из своих родителей. Важно, что данный тип наследственного заболевания не зависит от пола ребёнка и проявляется у девочек и мальчиков с одинаковой частотой.
Патологические нарушения имеют генерализованный характер и распространяются практически на всю кожу. Кожа становится очень сухой, появляется шелушение, а также кожа утолщается. Кожные железы (потовые и сальные) практически не функционируют. Главной особенностью обыкновенного ихтиоза – это поражение разгибательных поверхностей верхних и нижних конечностей. Наиболее часто поражается разгибательная поверхность локтевых, голеностопных и коленных суставов, а также область крестца. У детей часто поражается кожа лица – лоб и щёки. В зависимости от тяжести заболевания, роговые чешуйки могут быть прозрачными и тонкими или же темными и массивными. При вульгарном ихтиозе часто образуются пробки из роговых чешуек, которые могут закупорить отверстия волосяных фолликулов (фолликулярный кератоз) и сальных желез. Механическое давление этих роговых пробок ведёт к атрофии (снижению количества функциональных клеток) сальных желез и волосяных фолликулов. При такой клинической форме ихтиоза наблюдается гиперкератоз (утолщение рогового слоя), а также уменьшение зернистого слоя эпидермиса. Помимо этого в ростковом слое эпидермиса происходят дегенеративные процессы.
Стоит отметить, что при такой форме ихтиоза сгибательные зоны локтевых суставов, подмышечные впадины, подколенные ямки, а также паховая зоны не затрагиваются.
К основным клиническим формам вульгарного ихтиоза относят:
- Ксеродермия.Ксеродермия – является самой легко протекающей формой вульгарного ихтиоза. Ксеродермия ведёт к сухости и незначительной шероховатости кожи, которая наиболее часто появляется на разгибательных поверхностях конечностей.
- Простой ихтиоз. Простой ихтиоз характерен невыраженной симптоматикой. Основным симптомом является сухость кожи, в сочетании с её шелушением. Роговые чешуйки на вид похожи на отруби (отрубевидные чешуйки). Отличием от ксеродермии является то, что поражаются не только конечности, но и туловище. Часто можно увидеть поражение волосистой часть головы. Роговые чешуйки имеют небольшие размеры, а в центре они плотно соединяются с глубокими слоями эпидермиса.
- Блестящий ихтиоз. Блестящий ихтиоз характеризуется большим скоплением полупрозрачных чешуек на разгибательных поверхностях конечностей, которых особенно много в зоне волосяных фолликулов. Редко роговые чешуйки по виду напоминают мозаику.
- Змеевидный ихтиоз. Змеевидный ихтиоз характеризуется появлением лентовидно расположенных чешуек коричневого или серого цвета. При змеевидном ихтиозе роговые чешуйки окружены глубокими бороздами, которые напоминают змеиный покров.
Отметим, что симптоматика ихтиоза становится слабее в период полового созревания вследствие изменения гормонального фона. Это генетическое заболевание длится всю жизнь. Обострения ихтиоза происходит в зимнее время.
Ламеллярный ихтиоз
Ламеллярный ихтиоз появляется из-за дефекта белка трансглутаминазы. Этот белок регулирует процесс дифференциации кератиноцитов. Дефект белка трансглутаминазы приводит к гиперплазии (чрезмерное разрастание) базального слоя при котором наблюдается быстрый рост кератиноцитов и их переход от базального слоя к роговому.
При ламеллярном ихтиозе кожный покров ребенка краснее и полностью покрывается тонкой желто-коричневой пленкой. Иногда эта пленка трансформируется в крупные роговые чешуйки, которые полностью исчезают через небольшой промежуток времени. Но чаще всего чешуйки остаются у человека на всю оставшуюся жизнь.
Как правило, при ламеллярном ихтиозе гиперкератоз с возрастом только усиливается. В то же время наблюдается регрессия эритродермии (покраснение кожи уменьшается). Наиболее сильные поражения происходят в кожных складках. Кожа на лицк в большинстве случаев краснее, натягивается и шелушится. Как правило, повышенно потоотделение, особенно на толстых участках кожи.
Х-сцепленный ихтиоз
Х-сцепленный ихтиоз является рецессивным кожным заболеванием. Этот тип заболевания поражает только мужчин, а женщины могут лишь являться носителями дефектного гена. Х-сцепленный ихтиоз приводит к врожденной недостаточности стероидной сульфатазы. Этот фермент нужен для трансформации стероидных гормонов из неактивной формы в активную.
По статистике Х-сцепленный ихтиоз встречается примерно у одного из 2500 – 6000 мужчин. Проявляется данная форма ихтиоза уже на 2 неделе жизни. Х-сцепленный ихтиоз внешне похож на змеевидный ихтиоз – на коже появляется много плотных роговых чешуек темно-коричневого цвета, вокруг которых образуются трещины и борозды. Часто у мальчиков, болеющих Х-сцепленным ихтиозом, диагностируют умственную отсталость, а также разные аномалии развития костей скелета.
Болезнь Дарье
Болезнь Дарье (фолликулярный дискератоз) является одной из клинических форм врожденного ихтиоза. Болезнь Дарье приводит к задержке умственного развития ребенка, а также влияет на щитовидную и половые железу.
Болезнь Дарье характеризуется гиперплазией зернистого и рогового слоя. В следствие дефекта одного из ферментов, принимающего участие в процессе кератинизации, в ростковом слое появляются аномальные тельца и зерна.
Основным симптомом фолликулярного дискератоза является кожная сыпь с чешуйчатой поверхностью. На коже образуются множество плотных узелков (папул) сферической формы. Размер папул, чаще всего не превышает пол сантиметра. Очень часто узелки сливаются, образую мокнущие очаги. Также характерно развитие подногтевого гиперкератоза, что ведёт к утолщению ногтей. Также стоит отметить, что при болезни Дарье могут поражаться слизистые оболочки.
Ихтиозиформная эритродермия
Ихтиозиформная эритродермия (болезнь Брока) характеризуется синтезом дефектного кератина, а также нарушением роста и дифференциации кератиноцитов. В верхних слоях эпидермиса образуется большое количество зерен и вакуолей (пузырьки), а также происходит сильное утолщение рогового слоя (акантокератолитический гиперкератоз). Одним из отличий ихтиозиформной эритродермии от вульгарного ихтиоза является наличие в дерме воспалительного инфильтрата (скопление лейкоцитов).
Ихтиозиформная эритродермия – это аутосомно-доминантное заболевание. Оно приводит к утолщению и отёку кожи. На коже появляется много пузырей и мокнущих очагов. Также для болезни Брока характерны воспалительные явления, которые происходят в дерме. Ногти, чаще, утолщены и деформированы. Стоит отметить, что симптомы болезни с возрастом чаще всего регрессируют (уменьшаются).
Симптомы ихтиоза
Симптомовы ихтиоза очень много и они разнообразны. У каждой клинической формы ихтиоза есть целый ряд симптомов характерных проявлений. При этом выраженность симптомов зависит от тяжести заболевания:
- Сухость кожи – это прямое следствие нарушения водно-солевого баланса. При заболевании ихтиозом эпидермис не способен удерживать жидкость. Сухость кожи напрямую зависит от количества потерянной жидкости.
- Шелушение – появляется из-за избыточного отслоения роговых чешуек с поверхности эпидермиса. При ихтиозе скорость десквамации корнеоцитов сильно увеличена.
- Покраснение кожи (эритродермия) – встречается при ихтиозиформной эритродермии. Цвет кожи может сильно варьировать и зависит от степени тяжести эритродермии.
- Деформация ногтей – происходит из-за дефекта в синтезе кератина (главного белка ногтевой пластинки). Ногти могут утолщаться, отслаиваться, а в иногда значительно деформироваться. Нудно отметить, что поражение ногтей не обязательно для вульгарного ихтиоза.
- Истончение и ломкость волос – происходит из-за атрофии волосяных фолликулов и воздействия на них роговых пробок. Истончение волос также появляется из-за дефекта в синтезе кератина, который находится в волосяном стержне в большом количестве.
- Пиодермия (гнойно-воспалительное заболевание кожи) – возникает вторично из-за снижения местного иммунитета. Для болезнетворных микроорганизмов пораженная кожа очень уязвима. Чаще всего пиодермия возникает на фоне микротравматизма кожи, а также в случае появления зуда.
- Конъюнктивит – у ряда форм ихтиоза могут появляться различные поражения глаз. Самой частой формой, это воспалительный процесс слизистой оболочки глаза (конъюнктивит). Не редко наблюдается воспалительный процесс у краев век (блефарит) и в сетчатке глаза (ретинит).
- Выраженный кожный рисунок на ладонях и стопах – это один из самых частых симптомов ихтиоза. Выраженная исчерченность кожного рисунка свидетельствует о наследственном заболевании кожи.

Важно! При ихтиозе плода дети часто рождаются намного раньше срока, такие новорожденные не всегда жизнеспособны.
Причины ихтиоза
Ихтиоз является наследственным заболеванием, поэтому главная причина этой кожной болезни – это генная мутация, передающаяся из поколения в поколение. Биохимия мутации сейчас не расшифрована, но известно, что заболевание проявляется нарушением жирового и белкового обмена. Результатом данной патологии является то, что в крови накапливается избыток аминокислот и холестерина, это приводит к появлению специфической кожной реакции. У пациентов, имеющих генную мутацию, которая приводит к развитию ихтиоза, наблюдается:
- нарушение терморегуляции организма;
- замедление обменных процессов;
- повышение активности ферментов, которые принимают участие в окислительных процессах дыхания кожи;
У больных ихтиозом также происходит снижение работы эндокринных желез – половых, щитовидной, надпочечников. Эти симптомы могут появиться сразу или увеличиваться постепенно по мере развития заболевания. Результатом является то, что у больных нарастает дефицит клеточного иммунитета, также уменьшается способность усваивать витамин A и нарушается деятельность потовых желез. Это повышает шанс на обнаружение таких заболевания потовых желез как гидроцистома, сирингома, экринная спираденома.
Важно! Если у пациента диагностируется приобретенная форма ихтиоза, то его следует направить на дополнительное обследование. Целью этих обследований должно стать исключение наличия у него злокачественных новообразований.
Лечение ихтиоза
Лечение ихтиоза назначается врачом дерматологом. Схема терапии зависит от формы заболевания и тяжести протекания. Чаще всего лечение проводится амбулаторно, но при тяжелых формах заболевания пациента могут поместить в стационар.
В лечении ихтиоза подходят следующие методики:
Витаминотерапия. Пациентам с заболеванием ихтиозом назначают курсы витаминов групп A, B, C, E, а также никотиновую кислоту. Витамины назначаются в больших дозах (это зависит от возраста больного). Прием витаминов оказывает приводит к размягчению чешуек на коже.
Для увеличения иммунитета у больных ихтиозом назначается прием препаратов железа и кальция, экстракта алоэ, гамма-глобулина.
Больным ихтиозом назначают переливания плазмы крови.
При плохой работе щитовидной железы, поджелудочной железы, надпочечников, характерных для данного заболевания, врач подбирает гормонозаместительную терапию. Для лечения тяжелой формы ихтиоза, особенно у новорожденных, применяют гормоны.
Детям, у которых вывернуты веки, назначается закапывание масляного раствора ретинола ацетата. Дозировка гормонов и график приема назначается врачом для каждого больного отдельно, это зависит от тяжести заболевания. Кормящим матерям больных ихтиозом детей назначается такое же лечение, что и их младенцам.
Под местным лечением ихтиоза у детей, понимается назначение ванн с раствором перманганата калия. Взрослым больным назначаются ванны (местные или общие, в зависимости от локализации поражения кожи) с добавление хлористого натрия, крахмала, мочевины.
Чтобы смягчить кожу при ихтиозе врач назначает применение мазей и кремов, в состав которых входит липамид и витамин U.
Больным ихтиозом также показано физиолечение. При этом заболевании эффективным процедурами яввляются процедуры талассотерапии, ультрафиолетового облучения, принятие углекислых и сульфидных ванн, гелиотерапия. В периоды ремиссии заболевания для профилактических мер назначают торфяные и иловые ванны, а также необходимо применение ароматических ретиноидов.
Лечение методами народной медицины
Наряду с терапией, прописанной врачом, для лечения ихтиоза рекомендуется дополнительно применять лекарства, приготовленные на основе лекарственных трав.
Общеукрепляющие методы народной медицины
Для улучшения состояния кожи при ихтиозе народные целители рекомендуют больным:
Непродолжительные солнечные ванны. Принимайте их по утром до 11 часов.
Препараты местного действия
Для лечения ихтиоза используются различные препараты местного действия, которые способны увлажнить кожу, а также они способствуют отшелушиванию роговых чешуек (кератолитическое действие).
- Вазелин – мазь для наружного применения. Она смягчает и увлажняет кожу в пораженных местах, оказывает при этом умеренное дерматопротекторное действие.
- Дерматоп – крем для наружного применения, который обладает мембранопротекторным действием (защищает мембраны и органеллы клеток эпидермиса). Также он уменьшает выработку биологически активных веществ, запускающих воспалительный процесс. Дерматоп воздействует на эпидермис, увлажняя его, а также повышает эластичность кожного покрова. В меру препарат насыщает кожу липидами и обладает умеренным противоаллергическим действием.
- Салициловая кислота – раствор для наружного применения, который обладает умеренным противовоспалительным действием и оказывает кератолитическое и обеззараживающее действие.
- Акридерм – мазь для наружного применения, которая оказывает выраженное противовоспалительное действие путём снижения синтеза медиаторов воспаления (цитокины). Также он обладает умеренным противоотечным и противоаллергическим эффектом.
- Дипросалик – мазь для наружного применения. Бетаметазона дипропионат обладает противовоспалительным, сосудосуживающим и противозудным действием.
- Видестим – мазь для наружного применения, она обладает мембранопротекторным действием, способствует процессу регенерации кожного покрова и значительно снижает процесс ороговения. Когда она проникает вглубь кожи, то способствует насыщению тканей витамином А.
Физиотерапевтические методы лечения.
Иногда для лечения ихтиоза используют физиотерапевтические процедуры. Такие процедуры помогают увлажнить поврежденную кожу, а также усиливают в тканях обмен веществ. Эффект от лечения наблюдается уже после 1 недели курса. Нужно отметить, что физиотерапевтические методы лечения обязательно должны подбираться и назначаться врачом, который будет исходить из клинической формы и степени тяжести заболевания.
Для лечения ихтиоза применяют следующие физиотерапевтические процедуры:
- Лечебные ванны успокаивают и оказывают хороший эффект на нервную и сердечно-сосудистую систему человека. Лечебные ванны улучшают обмен веществ на пораженных участках кожи. В зависимости от главного компонента существуют разные виды медицинских ванн. Важно, что назначение лечебных ванн противопоказано при остром воспалительном процессе или обострении хронического заболевания, при болезнях крови, а также при онкологических заболеваниях.
- Кислородные ванны представляют собой разновидность газовых ванн. Главным веществом является кислород, находящийся в растворенной форме. Температура воды в ванне должна быть от 34 до 36ºС. В воду добавляют 200 мл 2,5% раствора перманганата калия (марганцовки), после этого необходимо тщательно размешать воду. Затем добавить 40 мл 20% раствора серной кислоты и 200 мл раствора перекиси водорода, после перемешать. Уже через 10-15 минут больной может принимать кислородную ванну. Продолжительность процедуры от 15 до 20 минут. Курс лечения: 12-15 ванн.
- Соляные ванны являются самыми простыми в приготовлении. Для приготовленияь соляной ванну необходимо взять 250 – 300 г соли на 200 литров воды (ванна с очень низкой концентрацией соли). Температура воды: не более 38ºС. Продолжительность процедуры: 20-25 минут. Курс лечения: 10 ванн.
- Крахмальные ванны состоят из пресной воды, главным компонентом которых служит крахмал. Для приготовления ванны добавьте в воду 1 кг крахмала, тогда как для местной ванны достаточно 200 г. Предварительно крахмал смешайте с небольшим количеством холодной воды, а затем вылейте эту смесь в ванну. Температура воды: от 34 до 36ºС. Длительность процедуры: не более 25 минут для взрослых, а для детей – не более 10-12 минут. Курс лечения: 10 ванн.
- Средневолновое ультрафиолетовое облучение (СУФ-облучение) в субэритемных и эритемных дозах оказывает благоприятное действие в лечении ихтиоза. Эта физиотерапевтическая процедура помогает образовывать в коже витамин D, а также витамин D2. Помимо этого СУФ-облучение стабилизирует обмен веществ и насыщает организм витаминами A и С. В настоящее время доказно, что СУФ-облучение повышает концентрацию в организме некоторых биологически активных веществ, которые напрямую влияют на действие эндокринной системы. Также средневолновое ультрафиолетовое облучение способствует повышению резистентных функций организма и стимулирует иммунную систему человека.
- Талассотерапия – это комплексный метод оздоровления всего организма, который включает в себя использование различных факторов моря или океана (лечебные грязи, морская вода, водоросли, ил). В морской воде содержится многомикроэлементов и макроэлементов, таких как йод, железо, кальций, марганец, фосфор, фтор, они нужны для правильной работы различных органов. Сочетание нескольких методов талассотерапии приводит к длительному увлажнению кожи, что способствует к снижению выраженности симптоматики.
- Гелиотерапия основана на применении в терапевтических целях солнечного излучения. Гелиотерапия помогает образованию витамина D и стимулирует иммунную систему. Эта процедура делается с помощью солнечных ванн. Больных располагают на высоких топчанах, голову необходимо накрыть головным убором или держать в тени. Чтобы воздействие солнечного излучения было симметричным и равномерным необходимо периодически менять положение тела. Гелиотерапия проводится в строго определенное время. В утреннее время с 8 до 11 часов, в послеобеденное время с 16 до 18 часов. Температура воздуха: не ниже 20ºС. Первый сеанс гелиотерапии: не более 15 минут. Каждые 3 дня надо увеличивать пребывание под солнцем на 3-4 минуты. Через 1 неделю необходимо сделать перерыв в 2 дня. Максимальное время облучения солнечными лучами: не более 1 часа.
Важно! Если в семье есть случаи заболевания ихтиозом, определение степени генетического риска является обязательным.
Препараты

Фото ихтиоза
 |
 |
 |
 |
 |
 |
Последствия ихтиоза
Прогноз при ихтиозе практически всегда неблагоприятный. Это связано с тем, что даже при легкой форме ихтиоза начинается появление системных патологий и прогрессирование нарушения обменных процессов, что приводит к развитию тяжелых осложнений.
–>
–>
–>
–>
Профилактика ихтиоза
Так как ихтиоз- это наследственное заболевание, то профилактика главным образом заключается в получении консультации врача-генетика еще до беременности.
Что такое ихтиоз?
Ихтиоз представляет собой заболевание кожи, вследствие нарушения процессов ороговения кожных клеток, передающееся по наследству. Болезнь является самой яркой представительницей группы заболеваний кожного дерматоза.
Выглядит, как своеобразные чешуйки на коже, напоминающие рыбью чешую. Между этими чешуйками начинают образовываться аминокислотные скопления, обладающие цементирующими свойствами. Так, чешуйки оказываются плотно сцеплены друг с другом, из-за чего отделение их от тела становится довольно болезненным.
Данное заболевание похоже по симптоматике на кератому диффузную, гиперкератоз, различного рода дерматозы. К тому же в мире выделяется около 20 видов этой болезни, со схожими симптомами, но различными формами проявления.
Читайте подробнее про фото, симптомы и лечение кератомы кожи у взрослых в другой статье.
Можно привести следующую классификацию форм ихтиоза:
- простой, при поражении всей кожи чешуйками небольшого размера (вульгарный ихтиоз);
- прозрачный или блестящий, при поражении кожных покровов прозрачно-серыми чешуйками, по внешнему виду напоминающими мозаику (ламеллярный ихтиоз);
- скутулярный - на коже толстые роговые пластинки, наложенные друг на друга (ихтиоз Арлекина, эпидермолитический ихтиоз поздней формы);
- х-сцепленный или чернеющий, при последовательном интенсивном поражении кожных покровов плотными чешуйками темного цвета.
От этапа (сложности) развития данного заболевания зависят многие факторы:
- внешние и внутренние признаки болезни;
- сложность диагностики состояния больного и формы проявления ихтиоза;
- назначение определенного лечения.
Различают несколько степеней сложности кожного ихтиоза:
- Легкая форма. Это позднее проявление болезни, начинающееся в возрасте от 3-х месяцев до 12 лет.
- Среднетяжелая форма. Болезнь протекает с рождения, но дети выживают.
- Тяжелая или гистриксоидная форма. Новорожденные погибают в течение нескольких дней жизни.
Причины ихтиоза кожи
Основной причиной появления данного кожного заболевания является нарушение в организме белкового обмена. Это происходит за счет накопления большого количества аминокислот, что, в свою очередь, приводит к нарушению жирового обмена, повышению холестерина и, впоследствие, к генной мутации, вызывающей ихтиоз.
Причины, влияющие на такие генные изменения организма, носят в основном внутренний характер:
- гормональные нарушения и заболевания эндокринной системы;
- авитаминоз, в особенности витаминов группы А;
- повышение в крови уровня «вредного» холестерина;
- кожные возрастные изменения;
- асоциальный образ жизни.
Формы и симптомы ихтиоза кожи
Вульгарный ихтиоз
Другое название – ихтиоз обыкновенный. Самая распространенная его форма, переходящая по аутосомно-доминантному типу. Выявляется у детей до трех месяцев жизни, но может прогрессировать до трехлетнего возраста. Затрагивает кожу на любой части тела, кроме паховой зоны, подмышечных и подколенных впадин, локтевых сгибов.
Симптомы:
- Начинается с сухой и шершавой кожи, которая постепенно покрывается мелкими белыми или сероватыми чешуйками. При этом также ухудшается состояние волос, они становятся сухими и ломкими, появляется кариес, расслаиваются ногти, развивается конъюнктивит.
- Прогрессирует заболевание в зависимости от степени генной мутации, чем она больше, тем тяжелее стадия ихтиоза. При легкой же форме, представленной лишь сухостью и небольшим шелушением кожи, возможно абортивное течение.
- Ихтиоз, как и любое заболевание, приводит к снижению иммунитета организма, вследствие чего, открывается простор для развития аллергии или гнойных инфекций. Прогрессируя, болезнь также повреждает сердечно-сосудистую систему и поражает печень.
Врожденный ихтиоз
Врожденный ихтиоз (ихтиоз Арлекина), соответственно своему названию, развивается еще в утробе матери, примерно на 4-5 месяце беременности. Ребенок уже рождается с кожей, покрытой толстыми (до 1 см) роговыми щитками серо-черного цвета, также в промежутках испещренной бороздами и трещинами.
Из-за плотного сцепления чешуек, подвергаются деформации внешние органы младенца:
- рот либо сильно растянут, либо, наоборот, сужен так, что в него едва проходит зонд для кормления;
- ушные отверстия имеют неестественную форму;
- глазные веки – вывернуты.
Последствием врожденного ихтиоза становятся сопутствующие патологии:
- нарушения скелета – косолапость и косорукость;
- межпальцевые перемычки (перепонки) на ладонях и ступнях;
- отсутствие ногтей.
Заболевание может вызывать преждевременные роды, увеличивает риск рождения мертвого плода. Из-за наличия аномалий, несовместимых с жизнью, дети после своего рождения обычно умирают в первые дни жизни.
Ламеллярный ихтиоз
Также имеет название «пластинчатый». Проявляется с самого рождения, так как тоже относится к врожденному, и протекает очень тяжело.
Ребенок рождается полностью покрытый крупными чешуйчатыми платинами, составляющими своеобразный «панцирь». Большинство симптомов схожи с симптомами врожденного ихтиоза. Наблюдается замедление процессов пото- и салоотделения. Из-за покрытия головы чешуйками волосы редкие.
Ламеллярный ихтиоз часто сопровождается различными нарушениями в развитии, такими как:
- глухота;
- слепота;
- карликовость и другие.
Рецессивный ихтиоз
Рецессивный ихтиоз (х-сцепленный ихтиоз) бывает исключительно у мужчин, однако, наследуется по х-хромосоме. Его причиной становится дефект плацентарных ферментов. Диагностируется уже со 2-ой недели жизни, в самых исключительных случаях – раньше.
Кожа покрывается большими темно-коричневого цвета чешуйками в виде своеобразных щитков. В промежутках кожа испещрена трещинами, что внешне делает ее похожей на змеиную. У детей с этим заболеванием обычно наблюдается умственная отсталость, неправильное строение скелета, эпилепсия. В некоторых случаях (10 – 12%) появляются гипогонадизм или ювенильная катаракта.
Эпидермолитический ихтиоз
Эпидермолитический ихтиоз – одна из форм врожденного ихтиоза. Вся кожа рожденного младенца имеет ярко-красный цвет, словно ее обдали кипятком. При малейшем прикосновении к ней, чешуйки отходят.
В некоторых случаях наблюдается кровоизлияние в кожу и слизистые. При таком стечении обстоятельств дети чаще всего сразу умирают. В более легких случаях эпидермического ихтиоза кожи пораженная поверхность становится меньше, но в течение жизни болезнь периодически обостряется, обычно с повышением температуры тела до критических цифр.
Примерно в трехлетнем возрасте в местах естественных кожных складок начинают образовываться наслоения в виде толстых темно-серых чешуек.
Вместе с эпидермическим ихтиозом могут диагностироваться следующие патологии:
- заболевания эндокринной системы;
- сердечно-сосудистые заболевания;
- патологии нервной системы;
- олигофрения;
- спастический паралич;
- анемия;
- инфантилизм и другие.
Все они еще больше осложняют протекание ихтиоза, из-за чего процент смертности повышается. В мире самые распространенные формы кожного ихтиоза – вульгарный и рецессивный.
Фото

Диагностика
Диагностикой занимается врач-дерматовенеролог. Из-за ярко выраженной симптоматики диагностировать данное заболевание не составит труда. Значимой при этом становится дифференциальная диагностика с похожими дерматологическими болезнями: псориазом или себореей.
Для определения степени прогрессирования ихтиоза и его формы, также назначаются клинические исследования:
- общие анализы крови и мочи;
- биохимический анализ крови;
- гистологческий анализ (соскоб кожи).
В случаях, когда зачинается ребенок родителями, один из которых является носителем болезни, необходимо сделать биопсию кожи плода, что является единственным способом диагностирования ихтиоза. Данное исследование проводится на 19-й-21-й неделе беременности.
Лечение
Кожный ихтиоз полному излечению не подлежит. Можно лишь облегчить протекание болезни и уменьшить частоту обострений. При любой форме ихтиоза поможет только сложное комплексное лечение, в совокупности с постоянным правильным уходом за кожей.
Врачом-дерматовенерологом может быть прописан комплекс из следующих препаратов и процедур:
- витамины групп A, E, PP, C, B, а также препараты на их основе;
- кортикостероидные гормоны;
- липотропные препараты, для уменьшения ороговения кожи;
- иммунотерапия;
- донорская плазма крови.
Гормональные препараты назначаются при тяжелых проявлениях ихтиоза, а, следовательно, при врожденных его формах. При положительном результате такого лечения, постепенно уменьшают прием данных препаратов.
Также гормональные препараты применяются при лечении тяжелых форм пузырчатки.
К назначению и приему гормональных необходимо относиться с особым вниманием, учитывая, помимо формы болезни, возраст пациента, массу его тела, а также другие особенности его организма.
При ихтиозе нельзя заниматься самолечением. Многие препараты имеют токсические свойства и комплекс побочных действий. Поэтому в данном вопросе нужно полностью положиться на грамотного специалиста и постоянно быть под его наблюдением.
Лечение ихтиоза включает в себя также особый внешний уход за состоянием кожи, которая нуждается в постоянном увлажнении:

Вышеперечисленные процедуры могут проводиться также лишь после консультации с врачом.
В лечение может быть назначена различного рода физиотерапия, направленная на стимуляцию обменных процессов в тканях эпидермиса:
- ультрафиолетовое облучение;
- грязелечение;
- углекислые ванны;
- гелиотерапия.
Назначение стационарного лечения необходимо при тяжелом протекании заболевания.
Оно включает в себя:
- гормональную терапию;
- физиотерапию;
- иммунотерапию;
- лечение медикаментами, прием витаминных комплексов.
Лечение в домашних условиях содержит в себе:
- медикаментозную терапию;
- внешний уход за кожей.
Описание болезни
Болезнь ихтиоз это название редкого генетического заболевания кожи. Так как ихтиоз является генетической мутацией, это заболевание не заразно — вы не можете «поймать» его в ходе общения с больным.
Заболевание ихтиоз заставляет мертвые клетки кожи накапливаться в масштабных областях на поверхности кожи человека.
В большинстве случаев ихтиоза, эти области мягкие на ощупь и они находятся лишь в конкретных областях тела. Однако в некоторых случаях, поражения кожи при ихтиозе являются серьезными и могут покрывать большие участки тела, в том числе живота, спины, рук и ног.
Ихтиоз (сауриаз) относится к группе генетических нарушений, наследующихся по аутосомно-доминантному типу. Характеризуется внезапно проявляющимся ороговением верхних слоёв эпидермиса. Локализация ороговений может быть самой разнообразной и выделить точную систему в данном случае достаточно тяжело.
Причины
Вульгарный ихтиоз относится к простому виду ихтиозов, развитие его напрямую связано с наличием генных изменений в организме и наследуется он аутосомно-доминантным типом наследования.
При этом мутированные гены передаются по наследству, могут контролировать ферментные системы и процесс кератинизации кожи. Полностью данный механизм не расшифрован.
Физиологическая кератинизация эпителиальных клеток и формирование кожного рогового слоя протекают «мягко», заключаются в делении зародышевых клеток и их перемещении в верхние слои кожи.
Нижний слой свежих эпителиальных клеток в нормальных условиях постепенно вытесняет старый, что сопровождается обычно незаметным шелушением.
Таким образом, этот жизненный цикл, который длится в течение двух дней, вынуждает вновь образованные клетки эпидермиса перемещаться к кожной поверхности и способствует переносу всех веществ, которые в них содержатся.
Следствием нарушения процессов кератинизации, приводящих к различным кожным заболеваниям, названных кератозами, или гиперкератозами, является замедленное отторжение ороговевших клеток эпителия или/и выраженное увеличение толщины рогового слоя.
Огромное разнообразие особенностей клинических проявлений, разнообразная морфологическая картина, наличие редких форм, отсутствие однозначного взгляда исследователей на причины и механизмы развития гиперкератозов, к которым относится и большая группа заболеваний, объединенных термином «ихтиоз», до сих пор не позволили клиницистам выработать определенную единую классификацию.
Причиной развития врожденного ихтиоза всегда являются мутации генов, которые передаются по наследству. Факторы, провоцирующие такие генные нарушения, еще не изучены генетиками.
Известно, что мутации приводят к изменению многих биохимических процессов в организме больного, которые проявляются нарушением ороговения кожных покровов.
Как правило, признаки врожденного ихтиоза наблюдаются у ребенка сразу после появления его на свет, но иногда бывают замечены впервые только в детском возрасте.
На сегодняшний день причины ламеллярного ихтиоза до конца не выявлены. Однако наиболее реальными причинами считаются нарушения в процессе кератинизации эпидермиса.
Это может происходить по причине генных мутаций, которые могут передаваться по наследству. При этом если у прямых потомков родителей, которые страдали ламеллярным ихтиозом, данного заболевания не было выявлено, то их дети уже не являются потенциальными носителями мутированного гена.
Ламеллярный ихтиоз наиболее часто может развиваться при выраженном дефекте белка трансглутаминазы, который регулирует процесс образования кератиноцитов.
Также это приводит к чрезмерному разрастанию базального слоя с активным ростом кератиноцитов, что ведет к их продвижению к роговому слою от базального.
Также к вероятным причинам появления данной кожной патологии медки относят следующие факторы:
Патология является наследственным заболеванием (в подавляющем большинстве случаев). Точная этиология на данный момент неизвестна.
В организме пациента нарушается синтез аминокислот. В результате они начинают в избыточном количестве накапливаться в крови, что ведёт к нарушению синтеза кератина.
Также подобная картина сопровождается нарушением работы щитовидной железы, гипофункцией половых желёз.
Со временем развивается устойчивое нарушение гомеостаза. Это сопровождается нарушением усвоения витамина А, который необходим для поддержания здоровья кожи.
В результате происходит сбой в работе потовых желёз. Развивается ороговение верхних слоёв кожи, которое со временем усугубляется до состояния гиперкератоза.
Другие виды ихтиоза
Кроме обыкновенного (вульгарного) ихтиоза существуют еще и другие виды этого заболевания, которые отличаются друг от друга симптомами, тяжестью, состоянием кожного покрытия.
В общем их около сорока. Наиболее распространенными считаются абортивный, черный, белый, иглистый, простой и змеевидный.
Лечение ихтиоза кожи назначается в зависимости от вида и формы.
Самая распространенная форма ихтиоза кожи, ихтиоз вульгарный, наследуется по доминантному типу. Проявляется в раннем детстве, в виде сухости и шершавости кожи, чаще всего на локтях и коленях.
Кожа лица обычно в детстве не поражена, а у взрослых появляется шелушение на коже лба и щек. Присутствует шелушение ладоней и подошв.
Ногти ломкие, волосы могут истончаться.
Различают несколько видов вульгарного ихтиоза: ксеродермия (лёгкая сухость и шероховатость кожи), ихтиоз простой (поражение кожи и волосистой части головы), ихтиоз блестящий (тонкие прозрачные чешуйки на конечностях), ихтиоз белый (белые чешуйки, кожа, словно обсыпана мукой), ихтиоз змеевидный (крупные серо-коричневые чешуйки).
Х-рецессивный ихтиоз встречается только у мальчиков, часто сопровождаются нарушениями развития ЦНС, скелета.
Разделение по классификации данного кожного заболевания осуществляется в зависимости от степени тяжести:
- тяжелая форма, при которой симптомы очень явные, заметны при внешнем осмотре тела пациента. Также носит название гистриксоидная форма. Может характеризоваться появлением на свет недоношенного ребенка, при этом такие дети умирают в течение первых дней жизни;
- среднетяжелая форма - дети, как правило, выживают;
- поздняя форма заболевания - проявления заболевания выявляются с некоторой отсрочкой во времени.
Клинические признаки
Заболевание ихтиоз, лечение которого требует незамедлительности, начинает проявляться с первых месяцев жизни. Об этом могут свидетельствовать шершавая и сухая кожа, покрытая плотно прилегающими серо-черными или белесыми чешуйками.
Не поражаются при ихтиозе паховая зона, область подмышечных впадин, подколенных ямок, локтевых сгибов.
Ладони больного покрываются мукоидными чешуйками, появляется ярко выраженный кожный рисунок. Тяжесть течения заболевания зависит от глубины генной мутации, возможности абортивного течения.
Ногти, зубы и волосы при ихтиозе подвергаются дистрофическим изменениям. Кожная болезнь сопровождается хроническими ретинитами и конъюнктивитами, близорукостью, аллергическими заболеваниями хронического характера, нарушениями работы внутренних органов (проблемы печени, сердечно-сосудистая недостаточность).
При диагнозе «ихтиоз» лечение должно быть комплексным и направленным на устранение причин и последствий.
Симптомы
К внешним проявлениям вульгарного ихтиоза следует отнести такие симптомы, как неравномерное шелушение кожи, утолщение ее верхнего слоя, изменение тактильных ощущений на измененных участках кожи. Механизм активизации заболевания выглядит следующим образом:
- избыток выработки кератина, которая сопровождается изменением структуры кожи;
- увеличение скорости перемещения кератиноцитов в верхний слой эпидермиса;
- замедление отторжение омертвевших клеток за счет укрепления связей между ними при накоплении продуктов распада в тканях клеток;
- приобретение клетками эпителия дистрофического характера, появление пузырьков (вакуолей) в верхнем слое кожи, изменение толщины эпидермиса.
Чем обработать яблоню от парши в июле
- При развитии вульгарного ихтиоза происходит выпадение волос, а шелушение носит муковидный, отрубевидный либо мелкопластинчатый характер. Также часто наблюдается ломкость и истончение ногтевых пластин, а поражение кожи происходит по всему телу, исключение составляют лишь боковые поверхности, ягодичная и шейная области.
- Окраска чешуек может различаться: от серой до белесоватой и черной. Передняя поверхность голени покрывается чешуйками в виде чешуи рыб и имеет блестящую поверхность.
Симптомы ихтиоза, как правило, сильнее проявляются в зимний период, когда воздух холоднее и суше.
Симптомы ихтиоза включают в себя:
- слоение кожи головы
- кожный зуд
- чешуйчатые образования на коже
- очень сухая кожа
- утолщенная кожа
- редко: истончение ногтей, костей,волос и зубов, конъюктивит,аллергия
Симптомы ихтиоза сложно не заметить — при обыкновенном (вульгарном) ихтиозе, который диагностируется чаще всего, кожа сначала становится сухой и шероховатой, после чего кожа при ихтиозе покрывается мелкими белесыми или серо-черными чешуйками, что крепко соединяются друг с другом наподобие рыбьей чешуе.
При этом, локтевые и подколенные сгибы, подмышечные впадины и области в паху, при ихтиозе не поражаются. В тяжелых случаях ихтиоза, могут развиваться глубокие, болезненные трещины на подошвах ног или ладонях.
Смотрите как выглядит ихтиоз на фото, согласитесь, все проявления весьма симптоматичны.
 Начальными признаками ихтиоза могут быть сухость и шершавость кожи.
Начальными признаками ихтиоза могут быть сухость и шершавость кожи.
Клиническая картина ихтиоза во многом определяется формой заболевания. В нашей статье мы подробно рассмотрим симптомы наиболее распространенной разновидности этого недуга – обыкновенного (или вульгарного) ихтиоза.
Очень часто поражается волосистая часть головы, волосы истончаются, выпадают, может наступить полное облысение. Чешуйки более крупные и плотные, в отличие от вульгарной формы, имеют более темный оттенок.
Больные страдают от нарушений работы органов. Могут развиваться нарушения костной системы и умственного развития, роговица глаз мутнеет, нередки случаи эпилепсии.
Врожденный ихтиоз у детей проявляется в целом ряде нарушений и пороков развития. Такие дети рождаются недоношенными, с маленьким весом. Кожный покров ребенка полностью изменен и напоминает панцирь, который дает трещинки, и из них сочится кровь.
В то время, когда развитие кожного покрова у ребенка нарушено, остальные органы, ткани и слизистые продолжают развиваться нормально. Кожа не эластична, она удерживает и выворачивает прикрепленные ткани наружу. Лицо и все тело ребенка сильно деформируются и принимают неестественный облик.
Причина высокой смертности у новорожденных обусловлена тем, что ороговевшая ткань разрастается и перетягивает или полностью забивает жизненно важные органы.
Новорожденный не может дышать и принимать пищу, внутренние органы имеют пороки в развитии, присоединяется инфекция. Таких детей еще называют «Арлекинами», а заболевание — «симптом Арлекина».
Ихтиоз у детей может поражать весь кожный покров или только определенные участки. В таких местах кожа краснеет, под ней прощупываются отечные уплотнения, особенно в местах, где расположены кожные складочки.
Патологичные участки на лице могут обезобразить внешность, выворачивая веки или область рта и носа. Но шансы на выживание у таких детей есть.
Рассматриваемое кожное заболевание поражает верхний слой эпидермиса, нарушается процесс кератинизации молодых клеток, что проявляется в изменении кожи:
- на поверхности кожи, особенно в области шеи и лица, а также на груди, между лопаток образуются области с мелкими сухими чешуйками, которые со временем меняют тел от цвета здоровой кожи до сероватого и темно-серого;
- все тело ребенка при данном заболевании покрывается тонкой пленкой, имеющей желтовато-коричневый оттенок, которая может трансформироваться и принимать вид мельчайших чешуек;
- кожа приобретает нездоровый внешний вид, пораженные участки при нетяжелой форме болезни локализованные. Исключение поражения составляют глубокие складки кожи, боковые поверхности тела. Однако с течением заболевания проявляется даже в тех областях, которые обычно не подвергаются изменениям;
- чешуйки при активизации заболевания могут приобретать вид щитков, которые придают коже вид змеиной;
- поражение ногтевых пластин при ламеллярном ихтиозе проявляется нечасто, однако иногда может наблюдаться появлением на ногтях полосок красного либо белого цветов, край ногтя истончается и начинает крошиться.
Для снятия перечисленных симптомов требуется своевременная диагностика, которая позволяет составить правильную схему лечения и снятия неприятных проявлений.
Первым признаком развития ихтиоза становится сухость кожных покровов. Кожа становится шершавой.
Со временем она уплотняется и трескается, а на её поверхности появляются белесые или серые корочки. На поверхности ладоней и ступней кожный рисунок становится более выраженным.
Ногти в поражённых областях тонкие и слабые, легко ломаются. Волосы почти не растут, а если всё же растут, то очень слабые и редкие.
Признаки болезни затрагивают верхний слой кожи, а именно - нарушается кератинизация новых клеток эпидермиса.
Процесс проявляется в следующих изменениях:
- Образуются зоны с мелкими чешуйчатыми пластинками, которые со временем сереют. Изменения чаще всего происходят на лице и шее, груди, между лопаток.
- Тело ребенка покрывается пленкой коричнево-желтого оттенка, которая может становится чешуйчатой.
- При средне-тяжелой форме пораженные участки более локализованы и редко затрагивают складки тела.
- При активном развитии болезни чешуйки могут приобретать вид бляшек и становится похожими на змеиную чешую.
- Изменения ногтевой пластины очень редки, но при их проявлении наблюдается появление красных и белых полос, а свободный край ногтя становится ломким.
- Веки и губы у детей выворачиваются.
- При распространении на складки кожи, в этих местах образуются трещины, которые постоянно остаются влажными, возрастает риск инфекции.
Проявления таких характерных симптомов требует дифференциальной диагностики, так как существует несколько видов ихтиоза и определение типа болезни важно при составлении правильной схемы лечения.
Диагностика
Обыкновенный ихтиоз может диагностироваться уже при внешнем осмотре коже больного при жалобах на повышенную сухость кожи, утолщении ее, выпадение волос.
Наиболее характерным проявлением вульгарного ихтиоза считается поражение устьев фолликулов волоса массами рогового эпителия, при этом образуются бугорки телесной или красновато-серой окраски, покрытые чешуйками кожи и изредка окруженные красноватым венчиком.
Однако постановка точного диагноза затрудняется большой смазанностью внешнего осмотра. Потому для более точной диагностики проводить ряд дополнительных исследований, которые, однако, весьма дорогостоящи.
Их малая доступность также затрудняет проведение диагностирование заболевания и уточнение его разновидности. Потому большое внимание при наличии характерных проявлений уделяется следующим действиям диагностического характера:.
Врач-дерматолог, специализирующийся на кожных расстройствах,обычно может диагностировать ихтиоз визуально.
Ваш врач попросит вас о любом семейном анамнезе заболеваний кожи, возрасте, когда вы впервые испытали симптомы ихтиоза, и страдаете ли вы от каких-либо других кожных заболеваний.
Ваш доктор начнет фиксировать, где появляются пятна сухой кожи. Это поможет врачу отслеживать эффективность лечения симптомов ихтиоза.
Дерматолог может также выполнять другие тесты, такие как анализ крови или биопсию кожи, чтобы исключить другие заболевания кожи, такие как псориаз, который вызывает похожие симптомы. Биопсия кожи включает в себя удаление небольшого участка пораженной кожи для исследования под микроскопом.
В связи с высокой стоимостью и малодоступностью проведения специфических исследований, основное значение в диагностике имеют анамнестические данные и характерная клиническая симптоматика. При этом наибольше внимание придается:
В большинстве случаев диагностика ихтиоза не вызывает затруднений. Для ее проведения врачу-дерматологу достаточно провести осмотр больного и выполнить гистологическое исследование образца кожи.
При подозрении на врожденные формы ихтиоза или ихтиоз Арлекина беременной женщине показано проведение анализов амниотической жидкости и образца кожи плода (его выполняют на 19-21 неделе беременности). При подтверждении диагноза «плод-Арлекин» показано прерывание беременности.
Для того чтобы диагностировать заболевание, в большинстве случаев достаточно клинических проявлений, в связи с которыми можно также назначать лечение. Врожденный ихтиоз по внешним признакам можно спутать с эритермодермией или другой патологией.
Поставить точку в диагностике поможет гистологическое исследование.
С помощью УЗИ можно диагностировать врождённый ихтиоз, начиная с 16-20 недели беременности. В этом случае врачи рекомендуют делать аборт.
При других формах ихтиоза шелушение кожи может начаться через несколько недель после рождения. Обычно для постановки диагноза достаточно физического обследования, иногда может быть проведена биопсия кожи.
Поскольку внешние проявления ламеллярного ихтиоза достаточно заметны, даже общий осмотр пораженных участков тела позволяют получить предварительное представление об имеющемся заболевании. Однако уточненный диагноз может быть поставлен только при проведении дополнительных лабораторных исследований.
Активное потоотделение при данном заболевании характерно на тех участках, которые поражены: более плотная и красная кожа имеет нарушенный процесс терморегуляции, что и ведет к потоотделению. Кожа натянута, активно шелушится, что может стать признаком ламеллярного ихтиоза при диагностике.
Постановка такого диагноза, как ихтиоз, требует обязательного визита к дерматологу. Врач уже на основании визуального осмотра может поставить диагноз. Для уточнения состояния пациента дополнительно могут использоваться такие методы диагностики:
- гистологический анализ тканей кожи;
- биопсия дермы плода в период между 19 и 21 неделей беременности.
Лечение
Уменьшение проявлений ихтиоза и улучшение состояния кожи позволяет подкорректировать состояние больного, однако следует знать, что специальных методов лечения для полного излечения от данного заболевания не существует.
Терапия заболевания состоит в применении витамина А, что улучшает как общее состояние кожных покровов, так и обеспечивает нормализацию процесса ороговения эпидермиса.
Терапевтическим способом
Параллельно с лекарственными методами лечения следует соблюдать следующие рекомендации:
Исследователи в медицине до сих пор не нашли лекарство от ихтиоза, сегодня лечение ихтиоза сводится к контролю ваших симптомов и облегчения состояния при заболевании.
Специфических препаратов и методов терапии ихтиоза не существует. Основное принципы лечения заключаются в использовании производных витамина “A”.
В этих целях назначается прием внутрь ретинола пальмитата в суточной дозе 3,5-6 тысяч ЕД на 1 кг массы тела. Длительность проведения курса лечения составляет около 2-х месяцев с последующим переходом на поддерживающие дозы.
Интервалы между курсами лечения - 3-4 месяца.
В состав комплексной терапии включаются также препараты с содержанием цинка, которые необходимо принимать курсами длительностью не менее 3-х месяцев - «Цинктерал», «Цинкит», «Цинк». Одновременно назначаются и другие витаминами - в основном витамины “C”, “E” и группы “B”.
Необходим тщательный и правильный уход за кожными покровами с применением наружных увлажняющих и витаминных средств. Рекомендуемые увлажняющие крема при ихтиозе должны обязательно содержать производные витамина “A”.
Лечение в домашних условиях заключается в ежедневном приеме ванн. Температура воды должна быть около 38°C.
Как мыться при ихтиозе? Нельзя использовать мыло и принимать прохладный душ. Мылом можно иногда пользоваться только для обработки участков с опрелостью.
Лучше всего использовать специальные гели для тела с содержанием натуральных масел и экстрактов лекарственных растений, белый (обессмоленный) нафталан, эмолиум-триактивную эмульсию для купания.
В ванну можно добавлять раствор крахмала, солевой раствор. Также применяется фитотерапия в виде настоев ромашки, календулы, шалфея, череды, отвара березовых почек, добавляемых в ванну при купании.
После приема ванны для лучшего отделения чешуек необходимо втирать крем с витамином “A” с добавлением салициловой кислоты (1%) и поливитаминной соли (0,25%), борно-салициловую мазь (2%), лосьон с содержанием мочевины, «Уродерм» (мазь с мочевиной), «Солкокерасал» (мазь с мочевиной и салициловой кислотой) и др.
Генетические формы ихтиоза не поддаются полному излечению, а при приобретенных формах этого дерматологического заболевания больному показана терапия основного недуга, вызвавшего эту патологию.
В настоящее время ведутся исследования, направленные на создание препаратов, которые были бы способны оказывать влияние на измененные гены и способствовать их восстановлению.
Вполне возможно, что их создание позволит больным с наследственными формами ихтиоза избавляться от этого неприятного и тяжелого заболевания.
Лечение всех форм ихтиоза проводится врачом-дерматологом. Необходимость госпитализации больного определяется тяжестью клинического случая.
Больным с различными формами наследственного ихтиоза могут назначаться следующие препараты:
Народные целители дают массу советов для тех, кто страдает чешуйчатой кожей. Все они разные и нацелены на то, чтобы хоть как-то облегчить течение болезни и снизить дискомфорт.
Однако помните, следовать советам людей, имеющих сомнительное отношение к медицине, следует с осторожностью. Если бабушка на рынке будет назойливо подсовывать вам снадобье «от болячки ихтиоз Шлеймана», которого и в природе не существует, то лучше держитесь от такого «интерна» подальше.
Но в народной медицине есть и действительно стоящие рекомендации. В основном, это чаи и ванны на отварах трав.
Есть и рецепты домашних мазей, которые нацелены на увлажнение, обеззараживание и питание кожи. Все они состоят из натуральных компонентов, и приготовить их дома несложно.
Быть может, вы подберете для себя несколько эффективных и простых рецептов.
Над поиском лекарства для людей, страдающих генетическими заболеваниями, трудятся генетики и лаборатории многих стран. Остается надеяться, что панацея будет вскоре найдена, и мы сможем навсегда избавить человечество от столь неприятного и даже страшного заболевания.
Трихофития - причины и признаки, симптомы и лечение
Специфического лечения ихтиоза не существует, только лечение симптоматических проявлений: поддержание дыхательной функции, стабилизация гормонального фона. Особенное внимание уделяется комплексам по уходу за кожей:
Прием теплой ванны каждый день с растиранием кожи жирными кремами, вазелином;
Прием ретинола (витамин А) внутрь и втирание в кожу;
Инъекции цианокобаламина;
Использование кремов с 10-15% содержанием мочевины;
При тяжелом течении ихтиоза используют гормональные мази.
Заболевание хроническое, длится всю жизнь и даже прогрессирует. Симптомы слабеют или вообще исчезают в тёплом и влажном климате, поэтому увлажнители воздуха существенно облегчают состояние больного.
Ихтиоз арлекина фото
Следует знать, что полного излечения данного заболевания не существует; однако современные лекарственные препараты и комплексный подход позволяют в значительной мере улучшить общее состояние больного и восстановить здоровье кожи.
После диагностических исследований весь курс лечения проводится только под наблюдением дерматолога.
Тяжесть заболевания определяет подход к лечению; при тяжелых и запущенных формах болезни лечение рекомендуется проводить в стационаре. Обычно в курс лечения включает в себя прием витамина А и его производных, которые положительно влияют на состояние кожи.
Витамин А обычно назначается при всех формах ихтиоза, и его количество зависит от тяжести течения болезни. Длительного его приема составляет от 3 до 5 недель. затем следует недельный перерыв, после чего прием может быть возобновлен в зависимости от состояния кожи.
Даже после результативного лечения краснота на коже может оставаться на длительное время, в некоторых случаях - на всю жизнь.
Медикаментозным способом
Для наружного применения при выраженном ламеллярном ихтиозе могут применяться средства, устраняющие повышенную сухость кожи и шелушение. Это может быть вазелин, крем для наружного использования Дематоп.
Они наносятся на очищенные участки пораженной кожи и оставляются до впитывания. Повышение эластичности кожи, снижение выработки активных веществ в эпидермисе и насыщение кожи липидами - основные проявления воздецствия перечисленных средств.
Корректирующие гормональный фон мероприятия позволяют улучшить состояние пораженной кожи. Поскольку часто при данном заболевании наблюдается изменение функционирования щитовидной железы, эндокринологом может быть назначена гормональная терапия для нормализации работы щитовидки. К таким препаратам относятся:
- Тиреокомб;
- Тиреотом;
- Тиреоидин.
При недостаточной активности работы поджелудочной железы может назначаться использование инсулина. Однако схема лечения индивидуальна и назначается врачом-эндокринологом.
Лечение направлено на облегчение симптомов и восстановление нормального синтеза кератина в организме. С этой целью применяются такие лекарственные средства:
Ламеллярный ихтиоз - неизлечимое заболевание, но современные методы терапии способны уменьшить тяжесть характерных симптомов и значительно снизить частоту рецидивов.
Комплекс лечения от ламеллярного ихтиоза может включать в себя такие пункты:
- Витаминотерапия: А (до 30 капель дважды в день), Е, РР, С, группа витаминов В (в составе витаминных комплексов). Длительными курсами по 2-3 месяца, после перерыва повторить (всего курс повторять 2-3 раза в год). Назначают Этритинат, Тигазон, Атрицетин (действующее вещество препаратов – производные витамина А): по 0,5 мг/кг массы тела ребенка.
- Гормонотерапия. Кортикостероидная группа назначается при сильно выраженной симптоматике и диагностированных сбоях в работе гуморальной системы. Корректирующие препараты назначаются врачом с учетом возраста ребенка и общего состояния здоровья. Схема лечения и дозировка должны строго соблюдаться.
- Кератолитики. Применяется водный раствор Пропиленгликоля - наносится на кожу и закрывается полиэтиленовой пленкой на ночь. После курса лечения, длительность которого определяет врач, проводятся поддерживающие процедуры по мере надобности (1 раз в 7 дней, месяц).
- Уход за кожей: увлажняющие средства с витамином А. Для детей старшего возраста и подростков возможно применение препаратов на основе мочевины и салициловой кислоты - для размягчения ороговевших частиц. Применяют такие средства: Лостерин, Топикрем, Видестим, Дерматол, Эмолиум, Ла-Кри, Медела (ланолин), 1% белая ртутная мазь, солкосериловая или 1% мазь салициловой кислоты, вазелин, миндальное масло.
- Физиопроцедуры: бальнеотерапия, грязелечение, ультрафиолетовое облучение (курсом до 30 сеансов подряд с перерывом на месяц).
Внимание! Терапевтические меры способны облегчить жизнь пациенту, но полное излечение болезни невозможно.
Часто ихтиоз протекает с сопутствующими инфекциями - в этом случае применяют курс антибиотиков.
Ламеллярный ихтиоз - заболевание, требующее постоянной терапии. При рождении ребенка с тяжелой формой этой болезни, процент выживаемости - около 20%, но при позднем проявлении патология крайне редко становится угрозой для жизни.
Осложнения
При отсутствии лечения либо неправильном подборе метода терапии вероятно ухудшение проявлений заболевания, что значительно ухудшает общее качество жизни больного.
Возможно появление отеков кожи, ослабление ее функций, а в младенческом возрасте при активном развитии осложнений вероятен летальный исход.
К осложнениям ламеллярного ихтиоза можно отнести переход начальной формы в более запущенную, когда симптомы выражены уже максимально сильно и причиняют дискомфорт больному. Повышение смертности младенцев при наличии у них данной болезни незначительно.
Источники
- https://dermhelp.ru/disease/ihtioz
- http://heal-skin.com/bolezni/other/ixtioz-kozhi.html
- http://badacne.ru/kozhnye-zabolevaniya/ihtioz-kozhi-foto.html
