Эпилепсия симптомы. Описание большого развернутого эпилептического припадка (grand mal) Эпилептические припадки самые серьезнее из
Эпилепсия - это расстройство головного мозга с наличием повторных и спонтанных приступов любого типа. Существуют различные типы эпилепсии, но все они имеют повторяющиеся приступы, вызванные неконтролируемым электрическим разрядом от нервных клеток в коре головного мозга. Эта часть мозга контролирует высшие психические функции человека, общее движение, функции внутренних органов в брюшной полости, функции восприятия и поведенческие реакции.
Структура мозга включает: ствол, состоящий из спинного мозга, продолговатого мозга, моста и среднего мозга; мозжечок; головной мозг (он состоит из двух половин, или двух полушарий); промежуточный мозг.
Судороги являются симптомом эпилепсии. Это эпизоды нарушенных функций мозга, которые вызывают изменения в нервно-мышечной функции, внимании или поведении. Они обусловлены аномальными электрическими сигналами в головном мозге.
Разовый приступ может быть связан с определенной медицинской проблемой (например, опухолью головного мозга или с выходом из алкогольной зависимости). Если приступы после этого не повторялись, и основная проблема была исправлена, то человек не будет страдать эпилепсией.
Первый приступ, который не может быть объяснен какой-либо медицинской проблемой, имеет около 25% вероятности вновь возвратиться. После возникновения второго приступа возникает около 70% вероятности будущих случаев эпилепсии.
Типы эпилепсии
Эпилепсия, как правило, подразделяется на две основные категории, в зависимости от типа приступов:
- Частичные (или координационные, локализованные, фокусные) судороги. Это припадки, которые встречаются чаще, чем генерализованные судороги, и рождаются в одном или нескольких конкретных местах в головном мозге. В некоторых случаях парциальные припадки могут распространяться на широкие области мозга. Они могут развиться от конкретных травм, но в большинстве случаев их точное происхождение неизвестно (оно идиопатическое – вызвано неустановленной причиной или возникло самопроизвольно, самостоятельно, независимо от других поражений. Говорят об идиопатической эпилепсии в случаях, когда в основе картины болезни не лежат грубо анатомические изменения в головном мозге, как и нет оснований связать болезнь с раздражениями со стороны периферических нервов, в противоположность симптоматической эпилепсии, развивающейся в результате разнообразных повреждений и расстройств нервной системы и чаще всего болезней головного мозга - травмы черепа, водянки мозга, воспалений мозговых оболочек и самого головного мозга и т. п.);
- Обобщенные припадки. Эти приступы обычно происходят в обоих полушариях головного мозга. Многие формы таких припадков имеют генетическую основу. Существует правильные, нормальные неврологические функции между эпизодами. Частичные судороги, в свою очередь, подразделяются на «простые» или «комплексные частичные» («сложные частичные»).
- Простые частичные судороги. Человек с простой частичной («джексоновской») формой эпилепсии не теряет сознание, но у него могут возникнуть путаница мыслей, подергивания, покалывания или нечеткие умственные и эмоциональные картины событий. Такие события могут включать «дежавю», легкие галлюцинации, экстремальные ответы на запах и вкус. После приступа пациент, как правило, имеет временную слабость в определенных мышцах. Эти припадки обычно длятся около 90 секунд;
- Сложные частичные судороги.
Более половины судорог у взрослых - сложные частичные. Около 80% из этих судорог начинаются в височной доле – это часть мозга, расположенная близко к уху. Нарушения здесь могут привести к потере контроля над собой, непроизвольному или неконтролируемому поведению или даже к потере сознания. Пациенты могут при этом иметь неподвижный и отсутствующий взгляд. Эмоции могут быть преувеличены, а некоторые пациенты могут показаться пьяными. Через несколько секунд пациент может начать выполнять повторяющиеся движения – например, жевание или причмокивание. Эпизоды обычно длятся не более двух минут. Они могут возникать нечасто или часто (каждый день). Сложной частичной судороге может следовать пульсирующая головная боль.
В некоторых случаях простые или сложные парциальные припадки развиваются в так называемые вторично-генерализованные припадки. Прогрессирование может быть настолько быстрым, что начальный парциальный приступ можно даже не заметить.
Генерализованные припадки
Генерализованные (обобщенные) припадки вызваны нарушениями нервных клеток, происходящими в более распространенных областях мозга, чем частичные судороги. Таким образом, они имеют более серьезные последствия для пациента. Все они еще подразделяются на тонико-клонические (или большие эпилептические), отсутствующие (малые эпилептические), миоклонические или атонические припадки.
 - Тонико-клонические (большие эпилептические) судороги.
Первый этап большого эпилептического припадка называется «тонической фазой» - в ней мышцы внезапно сокращаются, в результате чего пациент падает и лежит неподвижно в течение приблизительно 10-30 секунд. У некоторых людей бывает предчувствие перед большим эпилептическим приступом. Большинство, однако, теряет сознание без предупреждения от организма. В горле или гортани может быть высокий музыкальный звук (стридор), когда пациент вдыхает. Спазмы длятся примерно от 30 секунд до 1 минуты. Тогда приступ входит во вторую фазу, которая называется «клонической». Мышцы начинают то расслабляться, то напрягаться. После этого этапа пациент может потерять контроль над кишечником или мочевым пузырем. Приступ обычно длится в общей сложности 2-3 минуты, после чего пациент некоторое время остается без сознания, а затем пробуждается с путаницей мыслей и крайней усталостью. Сильная пульсирующая головная боль, похожая на мигрень, может также следовать тонико-клонической фазе.
- Тонико-клонические (большие эпилептические) судороги.
Первый этап большого эпилептического припадка называется «тонической фазой» - в ней мышцы внезапно сокращаются, в результате чего пациент падает и лежит неподвижно в течение приблизительно 10-30 секунд. У некоторых людей бывает предчувствие перед большим эпилептическим приступом. Большинство, однако, теряет сознание без предупреждения от организма. В горле или гортани может быть высокий музыкальный звук (стридор), когда пациент вдыхает. Спазмы длятся примерно от 30 секунд до 1 минуты. Тогда приступ входит во вторую фазу, которая называется «клонической». Мышцы начинают то расслабляться, то напрягаться. После этого этапа пациент может потерять контроль над кишечником или мочевым пузырем. Приступ обычно длится в общей сложности 2-3 минуты, после чего пациент некоторое время остается без сознания, а затем пробуждается с путаницей мыслей и крайней усталостью. Сильная пульсирующая головная боль, похожая на мигрень, может также следовать тонико-клонической фазе.
- Отсутствующие (малые эпилептические) судороги (Пети ТЗА). Отсутствующие или малые эпилептические припадки - краткие потери сознания, которые происходят в течение 3-30 секунд. Физическая активность и потеря внимания могут приостановиться лишь на мгновение. Такие припадки могут остаться незамеченными другими. Маленькие дети могут просто смотреть или ходить рассеянно. Малые эпилептические припадки можно спутать с простыми или сложными частичными судорогами или даже с синдромом дефицита внимания (СДВ или СДВГ - дополнение к диагнозу для всех тупых и заторможенных подростков, стойкий и хронический неврологический синдром, для которого не найдено способа излечения; неврологическо-поведенческое расстройство развития, начинающееся в детском возрасте. Проявляется такими симптомами: трудности концентрации внимания, гиперактивность, плохо управляемая импульсивность). При малых эпилептических припадках, однако, человек может испытывать приступы часто, по 50-100 раз в день.
- Миоклонические судороги . Миоклонические приступы представляют собой серию кратких отрывистых сокращений определенных групп мышц - например, лица или туловища.
- Атонические (акинетические) судороги. Человек, у которого может возникнуть атонический (акинетический) приступ, теряет тонус мышц. Иногда это может повлиять только на одну часть тела - так что, например, челюсти ослабевают, и голова спадает на грудь. В других случаях все тело может потерять тонус мышц, и человек может внезапно упасть. Краткие атонические эпизоды известны как «приступы капли».
- Простые тонические или клонические судороги. Судороги могут быть также простыми тоническими или клоническими. При тонических судорогах мышцы сокращаются, и состояние сознания меняется в течение примерно 10 секунд, но приступы не переходят на клоническую фазу или подергивания. Клонические припадки происходят очень редко - в основном, у детей раннего возраста, которые испытывают спазмы мышц, но это - не тоническое напряжение.
Синдромы эпилепсии
Эпилепсия также сгруппирована в соответствии с набором общих характеристик, в том числе:
Возраст пациента;
- тип судорог;
- поведение при приступе;
- результаты ЭЭГ;
- причина известна или не известна (идиопатическая).
Некоторые унаследованные синдромы эпилепсии перечислены ниже; они не представляют все виды эпилепсии.
 - Височная эпилепсия.
Височная эпилепсия является одной из форм частичной (фокусной) эпилепсии, хотя при ней могут возникать и обобщенные тонико-клонические припадки.
- Височная эпилепсия.
Височная эпилепсия является одной из форм частичной (фокусной) эпилепсии, хотя при ней могут возникать и обобщенные тонико-клонические припадки.
- Эпилепсия лобной доли. Эпилепсия лобной доли характеризуется внезапными насильственными приступами. Судороги могут также вызвать потерю мышечной функции, в том числе - способность говорить. Аутосомно-доминантная форма ночной лобной эпилепсии - редкая наследственная форма (судороги происходят во время сна).
- «Западный» синдром (инфантильные спазмы). «Западный» синдром, также называемый «инфантильные спазмы» - это расстройство, которое включает в себя спазмы и задержку развития у детей в течение первого года от рождения (как правило, у детей в возрасте 4-8 месяцев).
- Доброкачественные семейные неонатальные судороги (ДСНС). Доброкачественные семейные неонатальные судороги являются редкой наследственной формой генерализованных приступов, которые происходят в младенчестве. ДСНС, по-видимому, обусловлены генетическими дефектами, которые влияют на каналы в нервных клетках, несущих калий.
- Импульсивные малые эпилептические припадки (ИМЭ или импульсивная малая эпилепсия). ИМЭ характеризуется генерализованными приступами - как правило, тонико-клоническими, отмеченными отрывистыми движениями (это так называемые миоклонические судороги), а иногда отсутствующими судорогами. Это обычно происходит у детей и молодых людей (возраст - 8-20 лет).
- Синдром Леннокса-Гасто (СЛГ, миоклонически-астатическая эпилепсия) - комбинация, включающая атипичные абсансы, тонические судороги, атонические или астатические судороги, задержку умственного развития и медленные спайки и волны на ЭЭГ с началом заболевания в возрасте 1-5 лет. Синдром может развиться в результате многих неврологических детских заболеваний, сопровождающихся плохо контролируемыми судорогами. С возрастом форма начала и тип судорог часто меняется. В большинстве случаев приступы падения сменяются на парциальные, сложные парциальные или вторично-генерализованные припадки. Обычно - умственная отсталость до степени тяжелой деменции, психоорганические нарушения, на 80% - тяжелые когнитивные и личностные нарушения органического типа и т.д. Синдром Леннокса-Гасто является тяжелой формой эпилепсии, особенно у детей раннего возраста, что вызывает у них многочисленные приступы и некоторое отставание в развитии. Он обычно включает отсутствующие, тонизирующие и частичные судороги.
- Миоклоническая-астатическая эпилепсия (МАЭ).
МАЭ представляет собой сочетание миоклонических приступов и астазию (снижение или потерю мышечной координации), что часто приводит к невозможности сидеть или стоять без посторонней помощи.
- Прогрессивная миоклоническая эпилепсия.
Прогрессивная миоклоническая эпилепсия является редким наследственным заболеванием и, как правило, приходится на детей в возрасте 6-15 лет. Она обычно включает тонико-клонические припадки и заметную чувствительность к световым вспышкам.
- Синдром Ландау-Клеффнера. Синдром Ландау-Клеффнера является редким эпилептическим состоянием, которое обычно поражает детей в возрасте 3-7 лет. Это приводит к потере способности общаться с помощью речи или письменно (афазия).
Эпилептический статус
Эпилептический статус (ЭС) является серьезным, потенциально опасным для жизни состоянием, требующим неотложной медицинской помощи. Он может привести к постоянному повреждению или смерти мозга, если приступ не лечить эффективно.
ЭС выглядит как повторяющиеся судороги, которые длятся более 30 минут и прерываются только на короткие периоды частичным освобождением. Хотя любой тип приступа может быть устойчивым или рецидивирующим, самая серьезная форма эпилептического статуса является обобщенным судорожным или тонико-клоническим типом. В некоторых случаях эпилептический статус присваивается с первого приступа.
Триггер (источник, раздражитель) ЭС часто неизвестен, но может включать:
Непринятие антиэпилептических лекарств;
- резкий вывод некоторых противоэпилептических препаратов - в частности, барбитуратов и бензодиазепинов;
- высокая температура тела;
- отравление;
- электролитный дисбаланс (дисбаланс кальция, натрия и калия);
- остановка сердца;
- низкий уровень сахара в крови у людей с диабетом;
- инфекции центральной нервной системы (ЦНС);
- опухоль головного мозга;
- принятие алкоголя.
Неэпилептические судороги
Приступ может быть связан с временными условиями, перечисленными ниже. Если приступы не повторялись после того, как была исправлена основная проблема, человек эпилепсией не страдает.
Состояния, связанные с неэпилептическими судорогами, включают:
Опухоли головного мозга у детей и взрослых;
- другие структурные поражения головного мозга (например, кровоизлияние в мозг);
- травма головного мозга, инсульт или транзиторная ишемическая атака (ТИА);
- прекращение употребления алкоголя после сильного запоя много дней;
- болезни, которые вызывают ухудшение состояния мозга;
- проблемы, которые присутствуют до рождения человека (врожденные пороки головного мозга);
- травмы мозга, которые происходят во время родов или во время рождения;
- низкий уровень сахара в крови, низкий уровень натрия в крови или дисбаланс кальция или магния;
- почечная или печеночная недостаточность;
- инфекции (абсцесс головного мозга, менингит, энцефалит, нейросифилис или ВИЧ/СПИД);
- использование кокаина, амфетаминов (стимуляторов ЦНС, производных фенилэтиламина) или некоторых других рекреационных наркотиков;
- лекарства - такие, как Теофиллин, Меперидин, трициклические антидепрессанты, фенотиазины, Лидокаин, хинолоны (группа синтетических антибактериальных препаратов, включающая фторхинолоны, оказывают бактерицидное действие), пенициллины (антимикробные препараты класса?-лактамных антибиотиков), селективные ингибиторы обратного захвата серотонина (СИОЗС - фармакотерапевтическая группа антидепрессантов третьего поколения, предназначенных для лечения тревожных расстройств и депрессии), изониазид (лекарственное средство, противотуберкулезный препарат), антигистаминные препараты (группа лекарственных средств, осуществляющих блокаду рецепторов гистамина в организме), Циклоспорин (сильный иммунодепрессант, селективно действующий на Т-лимфоциты), интерфероны (общее название для ряда белков со сходными свойствами, выделяемых клетками организма в ответ на вторжение вируса; благодаря интерферонам клетки становятся невосприимчивыми по отношению к вирусу) и литий;
- прекращение приема определенных лекарственных средств - таких, как барбитураты (группа лекарственных средств, производных барбитуровой кислоты, оказывающих угнетающее влияние на ЦНС), бензодиазепины (группа психоактивных веществ с седативным, снотворным, миорелаксирующим, анксиолитическим и противосудорожным эффектами; действие связано с воздействием на рецепторы) и некоторые антидепрессанты после приема их в течение определенного периода;
- длительное воздействие определенных видов химических веществ (например, таких, как свинец, угарный газ);
- синдром Дауна (трисомия по хромосоме 21, одна из форм геномной патологии, при которой чаще всего кариотип представлен 47 хромосомами вместо нормальных 46) и другие дефекты развития;
- фенилкетонурия (ФКУ - тяжелое наследственное генетическое заболевание обмена веществ, характеризуется в основном поражением нервной системы, может вызвать судороги у младенцев);
- лихорадочные приступы судорог у детей, вызванных высокой температурой. Большинство лихорадочных припадков бывает у маленьких детей в возрасте от 9 месяцев до 5 лет. Простые фебрильные судороги (конвульсивные припадки при температуре тела выше 38°С) длятся менее 15 минут и только в случаях, когда температура держится 24 часа. Это, как правило, изолированное событие, а не признак основной эпилепсии. Однако сложные фебрильные судороги, которые длятся дольше 15 минут и чаще одного раза в 24 часа, могут быть признаком основных неврологических проблем или эпилепсии.
Причины эпилепсии
 Эпилептические припадки вызваны нарушениями в мозге, которые активируют группу нервных клеток в коре головного мозга (серого вещества), с одновременным выделением резких и чрезвычайных разрядов электрической энергии. Сила приступа отчасти зависит от расположения в мозге, где эта электрическая гиперактивность происходит. Эффекты варьируются от коротких минутных, незначительных спазмов – до потери сознания. В большинстве случаев причина эпилепсии - идиопатическая.
Эпилептические припадки вызваны нарушениями в мозге, которые активируют группу нервных клеток в коре головного мозга (серого вещества), с одновременным выделением резких и чрезвычайных разрядов электрической энергии. Сила приступа отчасти зависит от расположения в мозге, где эта электрическая гиперактивность происходит. Эффекты варьируются от коротких минутных, незначительных спазмов – до потери сознания. В большинстве случаев причина эпилепсии - идиопатическая.
- Ионные каналы. Натрий, калий, кальций действуют в мозге в качестве ионов. Они производят электрические разряды, которые должны регулярно вспыхивать - для того, чтобы от одной нервной клетки в головном мозге в другую мог проходить постоянный ток. Если ионные каналы повреждены, происходит химический дисбаланс. Это может привести к нервным сигналам осечки, приводящим к эпилептическим припадкам. Нарушения ионных каналов, как считается, отвечает за отсутствующие и многие другие генерализованные приступы.
- Медиаторы.
Отклонения могут возникнуть в нейротрансмиттерах - химических веществах, которые действуют как «посыльные» между нервными клетками. Три нейротрансмиттера представляют особый интерес:
- гамма-аминомасляная кислота (ГАМК - важнейший тормозной нейромедиатор ЦНС, ноотропное лекарственное средство) – она помогает сохранить нервные клетки от чрезмерного обжигания;
- серотонин в эпилепсии. Серотонин - химическое вещество в мозге, которое имеет важное значение для правильного и связанного поведения (например, еды, отдыха и сна). Дисбаланс в серотонине связан с депрессией;
- ацетилхолин - является нейромедиатором ЦНС, имеет важное значение для обучения и памяти, осуществляет нервно-мышечную передачу.
- Генетические факторы. Некоторые типы эпилепсии имеют условия, при которых важным фактором является генетика. Обобщенные типы приступов эпилепсии, скорее всего, более связаны с генетическими факторами, чем с частными приступами эпилепсии.
- Травмы головы. Травмы головы могут привести к эпилепсии у взрослых и детей, с высоким риском тяжелой черепно-мозговой травмы. Первый приступ, связанный с травмой, может произойти годы спустя, но так бывает очень редко. Люди с умеренными травмами головы, связанными с потерей сознания менее чем на 30 минут, имеют незначительную опасность, которая длится до 5 лет после травмы.
- Недостаток кислорода. Детский церебральный паралич (ДЦП) и другие расстройства, вызванные недостатком кислорода в мозге во время родов, может вызывать судороги у новорожденных и грудных детей.
Факторы риска эпилепсии
- Возраст. Эпилепсия затрагивает все возрастные группы. Заболеваемость наиболее высока у детей в возрасте до 2 лет и старше и у взрослых старше 65 лет. У младенцев и детей ясельного возраста пренатальные факторы (факторы риска развития) и проблемы с обеспечением рождения связаны с риском эпилепсии. У детей возраста 10 и более лет и молодых людей обобщенные приступы являются более распространенными. У детей старшего возраста распространены парциальные припадки;
- Пол. Мужчины имеют немного более высокий риск развития эпилепсии, чем женщины;
- Наследственность. У людей, которые имеют семейную историю эпилепсии, повышенный риск развития этого заболевания.
Диагностика эпилепсии
Диагноз «эпилепсия» часто ставится во время посещения врачом больного при его экстренном приступе. Если человек обращается за медицинской помощью из-за подозрения приступа, врач попросит историю его болезни, в том числе - приступов.
 - Электроэнцефалография (ЭЭГ).
Наиболее важным диагностическим инструментом для обнаружения эпилепсии является ЭЭГ, которая фиксирует и измеряет мозговые волны. Долгосрочный мониторинг может потребоваться, когда пациенты не реагируют на лекарства. ЭЭГ не является абсолютно надежным методом. Повторные ЭЭГ часто необходимы, чтобы подтвердить диагноз, особенно при некоторых частичных судорогах.
- Электроэнцефалография (ЭЭГ).
Наиболее важным диагностическим инструментом для обнаружения эпилепсии является ЭЭГ, которая фиксирует и измеряет мозговые волны. Долгосрочный мониторинг может потребоваться, когда пациенты не реагируют на лекарства. ЭЭГ не является абсолютно надежным методом. Повторные ЭЭГ часто необходимы, чтобы подтвердить диагноз, особенно при некоторых частичных судорогах.
- Видеоэлектроэнцефалография (видеоЭЭГ). Для этого теста пациенты поступают в специальное отделение больницы, где они контролируются на ЭЭГ и также наблюдаются с помощью видеокамеры. Пациентам, особенно с трудно лечимой эпилепсией, возможно, потребуется пройти видеомониторинг ЭЭГ при различных причинах, включая судороги или добавления лекарств перед хирургической операцией на что-либо, а также при подозрении неэпилептических припадков.
- Компьютерная томография (КТ). КТ обычно - первоначальное испытание со сканированием мозга для большинства взрослых и детей с первыми припадками. Это достаточно чувствительный метод визуализации и годен для большинства целей. У детей: даже если в результате проверки все в норме, врач должен быть уверен, что нет других проблем. КТ-сканирование гораздо более чувствительный метод, чем рентген, он дает высокое видеоразрешение при обзоре костных структур и мягких тканей.
- Магнитно-резонансная томография (МРТ). Врачи настоятельно рекомендуют МРТ для детей с первыми судорогами, которые младше 1 года или имеют припадки, связанные с любыми необъяснимыми значительными умственными или моторными проблемами. МРТ может помочь определить, можно ли лечить заболевание с помощью хирургии, и МРТ может быть использовано в качестве руководства для хирургов.
- Другие методы современной диагностики. Некоторые исследовательские центры используют другие типы методов визуализации. Позитронно-эмиссионная томография (ПЭТ) может помочь найти повреждения или шрамы в мозге, где возникают частичные припадки. Эти результаты могут помочь определить, какие пациенты с тяжелой эпилепсией являются хорошими кандидатами для хирургии. Однофотонная эмиссионная компьютерная томография (ОФЭКТ) также может быть использована, чтобы решить, должна ли операция выполняться и какая часть мозга должна быть удалена. Оба этих метода визуализации делаются только вместе с МРТ головного мозга.
- Исключение заболеваний со схожими симптомами.
В диагностике эпилепсии очень важно исключить условия, вызывающие симптомы, похожие на эпилепсию, такие как:
- обморок (потеря сознания) - краткий промежуток прояснения сознания, в течение которого поток крови к мозгу временно уменьшается. Обморок часто неправильно диагностируется как приступ эпилепсии. Однако пациенты с обмороком не имеют ритмических сжатий и расслаблений мышц тела;
- мигрень (головные боли, часто с аурой - ощущением или переживанием, регулярно предшествующим эпилептическому приступу или являющимся самостоятельным приступом) - их иногда можно спутать с судорогами. При эпилептическом припадке, предшествующем ауре, больные часто видят несколько ярко окрашенных, круглых пятен, в то время как страдающие мигренью склонны видеть черные, белые, бесцветные или зигзагообразные мерцающие узоры. Обычно боль при мигрени увеличивается постепенно, охватывая одну сторону головы;
- паника. У некоторых больных частичные припадки могут напоминать паническое расстройство. Симптомы панического расстройства (приступов паники) включают: учащенное сердцебиение, потливость, дрожь, ощущение удушья, боли в груди, тошноту, слабость, озноб, страх потери контроля над собой, страх смерти;
- нарколепсия (расстройство сна) - вызывает внезапную потерю мышечного тонуса и чрезмерной дневной сонливости, и ее можно спутать с эпилепсией.
Лабораторные тесты:
Биохимический анализ крови
-
уровень сахара в кровиCBC
-
общий анализ крови
- тесты на функции почек
- функциональные пробы печени
-
спинномозговая пункция
-
аанлизы для выявления инфекционных заболеваний.
Первая помощь при эпилепсии
 Что делать, если у кого-то рядом приступ? Вы не можете остановить приступ, но можете помочь больному предотвратить серьезную травму. Сохраняйте спокойствие и не паникуйте сами, и выполните следующие действия:
Что делать, если у кого-то рядом приступ? Вы не можете остановить приступ, но можете помочь больному предотвратить серьезную травму. Сохраняйте спокойствие и не паникуйте сами, и выполните следующие действия:
Протрите лишнюю слюну во рту больного, чтобы предотвратить обструкцию дыхательных путей. Не кладите ничего в рот больного. Это не правда, что люди, имеющие приступы, могут проглотить язык. Можно лишь взять носовой платок положить в рот больному, чтобы предотвратить травму, в частности прикусывание языка.
- мягко поверните больного на бок. Не пытайтесь его удерживать, чтобы предотвратить тряску тела;
- положите голову больного на ровную и мягкую поверхность, чтобы защитить его от ударов о пол и поддержать его шею;
- уберите все острые предметы с пути, чтобы больной избежал травм.
Не оставляйте больного одного. Кто-то должен позвонить в «скорую». Больной должны быть принят в отделение «скорой помощи», когда у него:
Приступ происходит впервые;
- любой приступ длится 2-3 минуты;
- больной был ранен;
- больная беременна;
- больной страдает от диабета;
- у больного нет близких, которые могли бы о нем позаботиться.
Не всегда больному с хронической эпилепсией нужно ехать в больницу после приступа. Госпитализация не нужна больному, у которого припадки не являются серьезными или постоянно повторяющимися, и у которого не имеются факторы риска осложнений. Однако все больные или их попечители после возникновения приступа обязательно должны связаться со своими врачами.
Лечение эпилепсии
- Начало лечения медицинскими наркотиками.
Лечение с помощью ПЭП обычно начинается или рассматривается для следующих пациентов:
- детей и взрослых, у которых были две или три судороги (либо был длительный период между припадками, либо - приступ был спровоцирован травмой или другими серьезными причинами, и врач может не сразу назначить ПЭП). У детей редко бывает риск рецидива после одного неспровоцированного приступа. Риск после второго приступа также низкий, даже когда приступ более длительный;
- детей и взрослых после одного приступа, если тесты (ЭЭГ или МРТ) выявили любые травмы головного мозга, или если врачи обнаружили у больного конкретные неврологические нарушения, или если приступы эпилепсии имеют особый риск рецидива - например, в случае миоклонической эпилепсии.
Существует дискуссия о том, нужно ли тщательно лечить каждого взрослого пациента с помощью ПЭП после одного первоначального приступа. Некоторые врачи не рекомендуют лечение взрослых пациентов после однократного приступа, если у тех после неврологического обследования, ЭЭГ и изучения их воображения – все в норме.
ПЭП включают многие виды лекарств, но все действуют как противосудорожные препараты. Многие новые ПЭП лучше переносятся, чем старые, стандартные, хотя они все могут иметь неприятные побочные эффекты. Новые ПЭП часто вызывают меньше седации (расслабления) и требуют меньше мониторинга, чем старые препараты. Новые ПЭП, как правило, используются в качестве дополнений к стандартным препаратам, которые хорошо не контролируют приступы, и они часто назначаются в виде отдельных препаратов.
Конкретные варианты обычно зависят от конкретного состояния пациента и конкретных побочных эффектов. Все ПЭП могут увеличить риск суицидальных мыслей и поведения (склонностей). Исследования показали, что самый высокий риск суицида может произойти сразу через неделю после начала лечения медицинскими наркотиками и может продолжаться в течение не менее 24 недель. Пациенты, которые принимают эти препараты, должны быть проверены на наличие признаков депрессии, нарушений психики, изменения в поведении или суицидального поведения. У всех ПЭП немало побочных эффектов, у некоторых – в том числе и весьма серьезных.
Перечислим наиболее часто применяемые ПЭП:
Противосудорожные средства: Вальпроат натрия (Депакон), Вальпроевая кислота (Депакен), Дивалпроэкс натрия (Депакот);
Карбамазепин (Тегретол, Экуэтро, Карбатрол) - используются при многих видах эпилепсии; Фенитоин (Дилантин) - эффективен для взрослых, имеющих большие эпилептические припадки, частичные припадки, ЭС, травмы головы, высокий риск судорог;
Барбитураты: Фенобарбитал (Люминал, Фенобарбитол), Примидон (Мизолин) - могут быть использованы для предотвращения больших эпилептических (тонико-клонических) судорог или частичных судорог; Этосуксимид (Заронтин), Метсуксимид (Селонтин) и аналогичные им препараты - могут быть пригодны в качестве дополнительного лечения резистентной эпилепсии у детей;
Ламотриджин (Ламиктал, Ламотригин), Габапентин (Неуронтин) - утверждены для детей в возрасте 2 лет и старше и у взрослых в качестве дополнения (вспомогательной терапии) при частичных судорогах и генерализованных приступах, связанных с синдромом Леннокса-Гасто, а также одобрены как дополнительная терапия для лечения первичных генерализованных тонико-клонических (больших эпилептических) припадков;
Прегабалин (Лирика) - дополнительная терапия для лечения начала частичных судорог у взрослых, страдающих эпилепсией;
Топирамат (Топамакс) - похож на Фенитоин и Карбамазепин, используется для лечения широкого спектра припадков у взрослых и детей, утвержден в качестве дополнительной терапии для пациентов 2 лет и старше с обобщенными тонико-клоническими судорогами, в начале частичных судорог или судорог, связанных с синдромом Леннокса-Гасто;
Окскарбазепин (Трилептал) - похож на Фенитоин и Карбамазепин, но в целом имеет меньше побочных эффектов, утвержден в качестве дополнительной терапии при частичных судорогах для взрослых и детей в возрасте 4 лет и старше;
Зонисамид (Зонегран) утвержден в качестве дополнительной терапии для взрослых с частичными судорогами;
Леветирацетам (Кеппра) - утверждается при внутривенных формах и как дополнительная терапия для лечения многих видов припадков у детей и взрослых;
Тиагабин (Габитрил) имеет свойства, аналогичные Фенитоину и Карбамазепину;
Эзогабин (Потига) - для лечения при частичных судорогах у взрослых;
Фелбамат (Фелбатол) - эффективный противосудорожный препарат;
Вигабатрин (Сабрил) имеет серьезные побочные эффекты и его, как правило, назначают в определенных случаях в малых дозах для пациентов с синдромом Леннокса-Гасто.
ПЭП взаимодействуют со многими другими препаратами, и могут привести к особым проблемам у пожилых пациентов, которые используют несколько препаратов при других проблемах со здоровьем. Пожилые пациенты должны знать функции своих печени и почек прежде, чем им будут назначены противосудорожные лекарства. Также очень важно, чтобы у женщин во время беременности ПЭП контролировались.
Большинство пациентов, хорошо реагирующих на лекарства, могут прекратить прием ПЭП в течение 5-10 лет. Факты подтверждают, что лекарства детям должны даваться, по крайней мере, еще 2 года после последнего приступа, особенно если ребенок имеет частичные припадки и аномальные ЭЭГ. Пока нет точного ответа, нужно ли детям, свободным от генерализованных приступов, принимать ПЭП еще более 2 лет – или можно уже прекратить прием.
Лечение эпилепсии во время беременности
Фолиевая кислота рекомендуется для всех беременных женщин. Женщинам с эпилепсией следует поговорить со своим врачом о принятии фолиевой кислоты, по крайней мере, за 3 месяца до зачатия, а также во время беременности.
- Женщины с эпилепсией не сталкиваются с увеличенным риском преждевременных родов или трудностями и осложнениями при родах (включая кесарево сечение). Тем не менее, курящие женщины с эпилепсией могут столкнуться с повышенным риском преждевременных родов.
- Дети, рожденные от матерей, которые во время беременности используют ПЭП, могут подвергаться повышенному риску быть маленькими для их возраста.
Женщины должны обсудить со своими врачами риски ПЭП, а также возможность внесения каких-либо изменений в лечение их лекарствами, с точки зрения дозировок или предписаний. Существуют риски.
Лечение эпилепсии во время грудного вскармливания
Если женщины кормят грудью, то они должны знать, что некоторые виды ПЭП чаще, чем другие, попадают в грудное молоко. Следующие ПЭП, скорее всего, проходят в грудное молоко в клинически значимых количествах: Примидон, Леветирацетам, и, возможно, Габапентин, Ламотриджин и Топирамат. Валпроат точно проходит в грудное молоко, но неясно, влияет ли он на грудного младенца. Мать должна следить за признаками вялости или сильной сонливости у ее младенца, которые могут быть вызваны ее лекарствами. Необходимо говорить об этом с врачом.
Хирургическое лечение эпилепсии
Хирургические методы для удаления поврежденной ткани мозга могут не подходить для некоторых пациентов с эпилепсией. Цель хирурга - удалить только поврежденную ткань, чтобы предотвратить приступы и избежать удаления здоровой ткани мозга. Цель состоит в том, чтобы устранить или хотя бы уменьшить судорожную активность, при этом не вызывая никаких функциональных недостатков – таких, как ухудшение речи или познавательных способностей.
Хирургические методы и предоперационное планирование для достижения этих целей значительно улучшилось за последние десятилетия в связи с достижениями в области визуализации и мониторинга, новых хирургических методов и лучшего понимания мозга и эпилепсии.
Ряд испытаний с использованием изображений и ЭЭГ поможет определить, нужна ли операция:
МРТ - может идентифицировать ненормальность в ткани головного мозга, которая вызывает плохо контролируемые приступы;
- мониторинг амбулаторного ЭЭГ - предполагает участие в повседневной жизни;
- видео-ЭЭГ-мониторинг - включает в себя поступления в специальный блок в больнице и наблюдения за припадками.
Все эти тесты проводятся, чтобы помочь найти точные ткани мозга, в которых происходят эпилептические припадки.
Расширенные методы визуализации могут иногда дать ценную дополнительную информацию. Они включают функциональную МРТ, ПЭТ или ОФЭКТ.
Если тесты отображения показывают, что более одной области мозга поражены, то могут потребоваться более инвазивные мониторинга мозга, хотя новые тесты - очень точные инструменты. Если такие испытания определят место приступов в мозге, операция возможна. Врач также изучит результаты тестов, чтобы не повредить области мозга, необходимые для выполнения жизненно важных функций.
- Передняя височная лобэктомия.
Наиболее распространенной хирургической процедурой для эпилепсии является передняя височная лобэктомия, которая выполняется, когда приступ начинается в области височной доли (хирургия не столь успешна в эпилепсии, если она идет из лобной доли мозга). Передняя височная лобэктомия включает удаление передней части височной доли и небольшие порции гиппокампа (он содержится в височной доле и является частью мозга, которая участвует в обработке памяти), она является частью лимбической системы, которая контролирует эмоции.
Кандидатам на эту операцию, как правило, не помогли ПЭП. Височная хирургия успешно уменьшает или устраняет приступы у 60-80% больных в течение 1-2 лет после операции. Однако пациентам по-прежнему необходимо принимать лекарства после операции, даже если приступы очень редки.
- Лесионэктомия (от lesion – поражение, повреждение; участок ткани со структурой и функцией, нарушенными в результате какого-либо заболевания или ранения) - процедура, которая выполняется для удаления поражений в головном мозге. Мозговые поражения, повреждения или аномальные ткани могут быть вызваны:
Кавернозными ангиомами (аномальными скоплениями кровеносных сосудов);
- низкосортными опухолями головного мозга;
- кортикальной дисплазией (это тип врожденного дефекта, при котором нормальная миграция нервных клеток изменяется).
Лесионэктомия может не подходить для пациентов, у которых эпилепсия была идентифицирована как связанная с определенным поражением и чьи приступы не очень хорошо лечатся лекарствами.
Стимуляция блуждающего нерва (СБН) при эпилепсии
Электрическая стимуляция областей в мозге, которые влияют на возникновение и развитие эпилепсии, может помочь многим пациентам с эпилепсией, в том числе электрическая стимуляция блуждающего нерва. В настоящее время при тяжелой эпилепсии, когда не помогают ПЭП, назначается СБН. Два блуждающих нерва - самые длинные нервы в организме. Они работают на каждой стороне шеи, а затем вниз, от пищевода до желудочно-кишечного тракта. Они влияют на глотание, речь и многие другие функции организма. Они также необходимы для подключения к частям мозга, которые участвуют в судорожных припадках.
Кандидаты на СБН:
Пациенты старше 12 лет;
- пациенты с частичными судорогами, которые не отвечают на лечение;
- не подходящие кандидаты для хирургии.
Накапливаются доказательства, однако, которые показывают, что СБН может быть эффективной и безопасной для многих пациентов всех возрастов и для эпилепсии многих видов. Исследования сообщают, что данная процедура у многих пациентов уменьшает судороги в течение 4 месяцев до 50% и даже более.
Осложнения. СБН не устраняет приступы у большинства пациентов, которые после нее еще и могут стать несколько агрессивными. СБН может вызвать ряд осложнений.
Экспериментальные методы лечения эпилепсии
- Глубокая стимуляция мозга. Исследуемая нейростимуляция (генерация импульсов) – это глубокая стимуляция мозга (ГСМ), нацеленная на таламус (часть мозга, которая больше других производит эпилептические припадки). Первые результаты показали некоторую пользу. Исследователи также изучают другие имплантированные в мозг нервные стимуляционные устройства - такие, как быстродействующий нейростимулятор, который обнаруживает приступы и останавливает их через электрическую стимуляцию мозга. Еще один исследуемый подход - стимуляция тройничных нервов - стимулирует нервы, участвующие в подавлении судорог.
- Стереотаксическая радиохирургия. Сфокусированные пучки излучения способны уничтожить поражения в глубине мозга без необходимости открытой хирургии. Иногда при опухолях головного мозга, а также - височной эпилепсии из-за кавернозных пороков развития используется стереотаксическая радиохирургия. Она может быть использована, когда для пациентов открытый хирургический подход невозможен.
Изменения в образе жизни при эпилепсии
Судороги не могут быть предотвращены путем изменения образа жизни в одиночку, но люди могут изменить модель своего поведения, улучшить свою жизнь и иметь ощущение контроля.
В большинстве случаев нет никакой известной и явной причины эпилептических припадков, но конкретные события или условия могут их вызвать, и эти события следует избегать.
- Плохой сон. Недостаточный или фрагментарный сон может вызывать приступы у многих людей, склонных к эпилепсии. Использование режима сна или другие методы для его улучшения - могут быть полезными.
- Пищевые аллергии. Пищевые аллергии могут провоцировать приступы у детей, которые также имеют головные боли, мигрени, гиперактивное поведение или боли в животе. Родители должны проконсультироваться с аллергологом, если они подозревают продукты или пищевые добавки, которые могут играть роль в таких случаях.
- Алкоголь и курение. Алкоголя и курения следует избегать людям с эпилептическими приступами.
- Видеоигры и ТВ. Больные эпилепсией должны избегать воздействия всяческих мигалок или стробоскопов. Видеоигры, как известно, также могут вызвать приступы у людей с существующей эпилепсией, но, видимо, только тогда, когда они уже чувствительны к мигалкам. Судороги зарегистрированы у людей, которые смотрят мультфильмы с быстро меняющимися цветами и быстрыми вспышками.
- Методы релаксации. Методы релаксации включают: глубокое дыхание, техники медитации и т.д. Нет убедительных доказательств, что благодаря ним всегда уменьшаются судороги (хотя это может быть у некоторых людей), но они могут быть полезны в снижении тревоги у некоторых больных эпилепсией.
- Упражнения. Также при многих видах эпилепсии важны спортивные упражнения, хотя и это для ряда больных иногда может быть проблематичным. Упражнения могут помочь предотвратить увеличение веса. Тем не менее, больные эпилепсией должны обсудить этот вопрос со своим врачом.
- Диетические меры. Все пациенты должны поддерживать здоровую диету, в том числе – с большим количеством цельных зерен, свежих овощей и фруктов. Кроме того, молочные продукты могут быть важны для поддержания уровня кальция.
- Эмоциональная и психологическая поддержка. Многим пациентам с эпилепсией и родителям, чьи дети страдают эпилепсией, может помочь поддержка профессиональных психологов. Эти услуги для такой категории людей, как правило, бесплатны и доступны в большинстве стран и городов.
Прогноз эпилепсии
Пациенты, у которых эпилепсия хорошо контролируется, - как правило, имеют нормальную продолжительность жизни. Тем не менее, долгосрочная выживаемость ниже среднего, если лекарства или операция не в состоянии остановить приступы. Врач должен пояснить пациенту, есть ли у него конкретные факторы риска эпилепсии, и то, какие защитные меры могут быть приняты. Лучшей профилактической мерой является принятие назначенных препаратов. Необходимо поговорить с врачом, если имеются вопросы о побочных эффектах лечения или дозировках. Не рекомендуется вносить какие бы то ни было изменения в свой режим, предварительно не поговорив об этом с врачом.
Влияние эпилепсии на детей
Долгосрочные общие эффекты.
Долгосрочные эффекты припадков широко варьируются, в зависимости от причин приступов. Долгосрочная перспектива для детей с идиопатической эпилепсией является очень благоприятной.
Дети, у которых эпилепсия является результатом особых условий (например, травмы головы или неврологического расстройства) имеют более низкие показатели выживаемости, но это чаще всего - из-за основного заболевания, а не из-за эпилепсии.
- Влияние на память и обучение. Последствия влияния судорог на память и обучение меняются в широких пределах и зависят от многих факторов. В целом, чем раньше ребенок имеет судороги и более обширные пострадавшие области мозга, тем хуже результат. Дети, страдающие припадками, которые не очень хорошо контролируются, имеют более высокий риск интеллектуального спада.
- Социальные и поведенческие последствия. Проблемы с обучением и речью, а также эмоциональные и поведенческие расстройства могут произойти у некоторых детей. Пока остается неясным, эти проблемы вызваны эпилепсией и лекарствами против приступов - или являются просто частью судорожных расстройств.
Влияние эпилепсии на взрослых
- Психологическое здоровье. Люди с эпилепсией имеют более высокий риск самоубийств, особенно в первые 6 месяцев после постановки диагноза. Риск самоубийства является самым высоким среди людей, которые имеют эпилепсию и сопровождающее ее психиатрическое заболевание - например, депрессии, тревожные расстройства, шизофрению или хроническое употребление алкоголя. Все противоэпилептические препараты (далее везде ПЭП) могут увеличить риск суицидальных мыслей и поведения.
- Общее состояние здоровья. Общее состояние здоровья пациентов с эпилепсией часто описывается как «плохое» по сравнению с теми, кто ею не страдает. Эпилептики также сообщают о больших: болях, депрессиях, беспокойствах и проблемах со сном. Их общее состояние здоровья сопоставимо с состоянием людей с другими хроническими заболеваниями, включая артрит, проблемы с сердцем, диабет и рак. Лечение может вызвать значительные осложнения - такие, как остеопороз и изменения веса.
- Влияние на сексуальное здоровье. Воздействие на половые функции. Некоторые пациенты, страдающие эпилепсией, имеют сексуальные дисфункции, в том числе эректильную. Эти проблемы могут быть вызваны эмоциональными факторами, лекарствами или изменением уровня гормонов.
- Влияние на репродуктивное здоровье. Гормональные колебания у женщины могут повлиять на ход ее приступов. Эстроген, по-видимому, повышает судорожную активность, а прогестерон ее снижает. Противосудорожные препараты могут снизить эффективность оральных контрацептивов.
- Беременность. Эпилепсия может представлять угрозу как для беременной женщины, так и для ее плода. Некоторые виды ПЭП не следует принимать в течение первого триместра, поскольку они могут вызвать врожденные дефекты. Женщины с эпилепсией, которые думают забеременеть, должны поговорить со своими врачами и заранее планировать изменения в их лечении лекарствами. Они должны узнать о рисках, связанных с эпилепсией и беременностью, и мерах предосторожности, которые необходимо предпринять, чтобы эти риски уменьшить.
Эпилепсия – это хроническое заболевание нервной системы, главным симптомом которого являются периодические судорожные приступы. В ходе этих припадков больной падает на землю, что породило название – падучая болезнь. Это заболевание очень распространено. Им страдают 0,2 - 0,5 % населения (2-5 человек на тысячу).
Классификация эпилепсии
Различают следующие типы:
— Симптоматическая эпилепсия. Вызвана органической болезнью мозга, например, опухолью и т.п. Приступы в этом случае - симптомы органического заболевания.
— Истинная эпилепсия. Отсутствуют признаки органического повреждения мозга.
Истинная, или генуинная, эпилепсия – это достаточно тяжёлое хроническое заболевание нервной системы. Она выделяется в ряду неврологических заболеваний периодически возникающими острыми приступами, сопровождающимися сильными судорогами и утратой сознания.
Классификация типов припадков
Генерализованные:
1.Фокальные припадки:
- Двигательные.
- Чувствительные.
- Вегетативно-висцеральные.
- психопатологически аспектированные.
2.Вторичные генерализованные.
3.Гемиконвульсивные, пароксизмы с перемежающимися патологическими очагами.
Каждая из перечисленных групп содержит множество видов эпилептических припадков, различаемых по очаговой симптоматике, показаниям электроэнцефалографа в межприступный промежуток времени и в период приступа. Всего бывает около 40 видов эпилептических припадков.
Причины эпилепсии
Эпилепсия может быть вызвана внешними и внутренними факторами.
Внешние причины эпилепсии
К внешним относятся такие факторы, как травмы головного мозга, отравления, инфекционный процесс. Особенно сильно влияют на риск возникновения заболевания детские, родовые повреждения головы, а также менингоэнцефалит, перенесенный внутриутробно либо в раннем детском возрасте. Также фактором, оказывающим сильное влияние на риск эпилепсии, является алкоголь.
Внутренние причины эпилепсии
К внутренним факторам причисляют нарушения в работе эндокринной и вегетативной систем, нарушение обмена веществ, возрастные особенности. Возрастные особенности особенно сильно оказывают влияние на судорожную готовность. Так, известно, что особенной опасности подвержен детский мозг, мозг подростка, а также опасными считаются период полового увядания и старости.
Среди важных внутренних факторов также можно выделить наследственную предрасположенность. Так, в частности, известно, что соответствующую наследственность удалось обнаружить приблизительно в 20% случаев. Другими эндогенными причинами выступают алкоголизм родителей (особенно беременной матери!), сифилис у родителей, а также иные инфекции либо интоксикации беременной, например, токсикоз.
Механизм зарождения и развития болезни весьма сложный и не выявлен до конца. Не выявлен до конца даже патогенез синдрома «судорожный приступ». Исследователи полагают, что он определяется набором факторов:
- органические изменения в мозге
- влияние ранее перенесённого припадка
- случайные причины
Симптоматика
Главным симптомом заболевания является эпилептический приступ. Выделяют следующие типы приступов:
- большой
- малый
- психический эквивалент
Большой припадок
Большой приступ – наиболее распространённый симптом. Почти не встречается больных эпилепсией, у которых были бы только малые приступы. В большом припадке выделяют следующие фазы:
- Аура – это разнообразные предтечи потери сознания, которые бывают далеко не всегда. Симптоматика ауры показывает локализацию пораженного участка мозга (очага эпилептического припадка). Выделяют виды аур:
Вегетативная – это могут быть неприятные телесные ощущения, рвотные позывы, изменения цвета лица, голод, жажда и другие изменения.
- моторная – непроизвольные сокращения определенных групп мышц
- сенсорная – боль, какое-либо зрительное, слуховое, обонятельное, осязательное ощущение
- психическая – галлюцинация, бред, резкие перепады настроения, тоска, злоба, угнетённость, опустошённость, блаженство и т.п.
- Тонические судороги. Происходит потеря сознания, пациент падает, останавливается дыхание. Оттенок лица сначала бледнеет, затем становится синюшным. Голова развёрнута в сторону. Глаза – также в сторону или вверх. Вздуты вены на шее. Сжаты челюсти. Пальцы сжаты в кулаки. Общее впечатление – как будто больного душат. Обычно длительность тонических судорог от 5 до 30 секунд. Затем наступает дрожание.
- Клонические судороги. Шея сгибается и разгибается, голова поворачивается из стороны в сторону, сокращаются мускулы лица, больной бьёт головой об землю, приходят в движение конечности. Восстанавливается дыхание, становится храпящим. Восстанавливается цвет лица. Пульс учащён. Средняя продолжительность фазы – от тридцати секунд до пяти минут. В конце периода наступает засыпание (от нескольких мин. до нескольких час.).
Общая продолжительность припадка в среднем составляет 3 – 5 мин. В конечной стадии наблюдается слабая реакция зрачков на световые раздражители. Рефлексы (коленный и ахиллов) могут отсутствовать или быть повышенными.
После пробуждения больной человек не помнит о приступе, испытывает чувство разбитости, головной боли. В редких случаях пациент не засыпает сразу же после приступа, а автоматически говорит, делает что-либо, о чём потом не помнит. Встречаются галлюцинации.
Малый припадок
Малый приступ эпилепсии – это недолговременная потеря сознания, без утраты равновесия. Больной стоит либо сидит. Бледное лицо, с увеличенными зрачками, отсутствующей реакцией на свет. Могут быть небольшие конвульсии лицевых мышц либо судороги конечностей. Продолжительность – до 30 секунд. В ходе припадка пациент замолкает, прерывает деятельность, которую возобновляет по окончании припадка, ничего не помня. Такой приступ может пройти абсолютно незаметно для окружающих людей, в том числе и для родителей больного ребёнка.
Психический эквивалент
Этим термином обозначают непродолжительные острые расстройства психики, как бы заменяющие приступ. Начинается без особых причин, и может длиться от нескольких секунд до нескольких часов и нескольких дней. Симптоматика разнообразна – изменённое, сумеречное состояние психики, поступки и речь чужды его повседневному поведению вне припадков.
Промежутки между приступами
Во внеприпадочный период пациенты в основном производят впечатление абсолютно здоровых индивидов. При тщательном обследовании выявляются различные неврологические нарушения – в рефлексах, в иннервации, лёгкие конвульсии и т.п. В редких случаях замечено характерное изменение психики.
Возраст эпилепсии
Более 50% эпилептиков заболевают до 20 лет, 75% - до 25. Основное количество пациентов обращается в период от 16 до 20 лет. Таким образом, эпилепсия чаще всего выявляется в молодом возрасте. Течение болезни сильно разнится, начиная от пациентов, испытавших за весь период болезни только несколько припадков, до пациентов - тяжёлых инвалидов, со значительными отклонениями в психике.
Эпилептический статус
Эпилептический статус выражается в неоднократных приступах, которые следуют без перерыва. Всё время эпилептического статуса больной пребывает без сознания. Встречается в 5-8% случаев. Сопровождается высокой температурой (38-41), зачастую в моче содержится белок. Смертность в эпилептическом статусе достигает 30% случаев.
Обычный припадок не несёт непосредственной опасности для жизни, исключая различного рода травмы, связанные с нахождением больного на момент припадка в опасном месте (высота, вода, электрическое напряжение, оживлённое шоссе и т.д.). В таком случае эпилепсия может быть причиной серьёзных повреждений и смерти.
Лечение эпилепсии
Первая помощь
В ходе эпилептического припадка необходимо предпринять мероприятия, которые не позволят травмироваться больному. Нужно перенести пациента в безопасное пространство, воротник надо расстегнуть, ремень ослабить. Под голову необходимо подложить подушку, свёрток из верхней одежды и т.п., чтобы избежать травм головы. Нельзя в ходе приступа давать больному какие-либо лекарства, нельзя будить его после припадка.
Лечение эпилептического статуса
При эпилептическом статусе требуется комплекс мероприятий.
- Введение противосудорожных препаратов. Применяется «седуксен» (медленно внутривенно вводится одна ампула), «гексенал» или «тиопентал-натрий» - десять миллиграмм на 1 килограмм веса (внутримышечно 10 %, внутривенно 1 % медленно), магния сульфат, кальция хлорид. Применяется также вливание через зонд в желудок водной взвеси толченных таблеток «дифенин», «гексамидин», «бензонал», «фенобарбитал». В некоторых случаях вводится клизмой хлоргидрат (взрослому 30 – 50 миллилитров 5 % раствора). В тяжёлых случаях применяют наркоз, миорелаксанты, аппаратное дыхание.
- Нормализация сердечно-сосудистых расстройств подразумевает применение таких препаратов, как «строфантин», «коргликон», «кофеин», «эуффилин», «папаверин», « ».
- Восстановление нарушенного гомеостаза, борьба с обезвоживанием, отёком мозга.
Если противосудорожные препараты не дают быстрый эффект, необходимо пациента перевести в реанимацию. Помните, что в случае эпилептического статуса эпилепсия может привести пациента к смерти.
Общее лечение
При общем лечении больной систематически принимает следующие препараты: «бром», «люминал», «дилантин», «гексамидин», «бензонал», «хлоракон», дегидратирующие лекарства. Назначаются витамины РР, С, Д, В, глутаминовая кислота. Больному назначается режим, физиотерапия.
Хорошо зарекомендовали себя «дилантин», «гексамидин», «тегретол». «Дилантин» два-три раза/день 0,1 г. «Гексамидин» назначают на период не менее 6 мес.,суточную дозу постепенно увеличивают от 0,125 до 1,5 г для взрослых, от 0,125 до 0,75 г для детей. «Тегретол» 2-3 р./день 200 – 400 мг.
При малых приступах зачастую более эффективны «триметин» (0,2 – 0,3 г взрослым, 0,1 – 0,2 г детям два или три раза каждый день), «морфолеп», «суксилеп».
Приём противосудорожных препаратов резко обрывать не следует ни в коем случае, поскольку это способно вызвать частые приступы и даже эпилептический статус.
Если выявлен очаг патологии и медикаментозное лечение не даёт должного эффекта в течение 3 лет, возможно применение хирургического вмешательства, методом субпиального отсасывания коры головного мозга либо стереотаксическая операция в подкоровой области. Эпилепсия – недостаточно изученное заболевание, и в настоящий момент проводятся исследования с целью поиска оптимальных форм лечения, в том числе хирургических.
Режим дня, профилактика приступов
Пациентам необходимо хорошо высыпаться каждый день. Противопоказано долго засиживаться поздно ночью. В выходные дни надо полноценно отдыхать, стараться максимально восстановить силы. Полезна лёгкая физическая нагрузка - несложные упражнения, прогулки по лесу. Питание должно быть регулярным и сбалансированным. Лечебная диета включает преобладание в рационе овощей и молочных продуктов с большим содержанием жиров. Следить за состоянием кишечника! Уменьшить потребление соли.
Алкогольные напитки категорически запрещаются в любых дозах. Курение табака исключить либо, в случае невозможности, свести к самому минимуму. Эпилепсия может быть спровоцирована интоксикацией организма.
Осторожно относиться к мельканию светотени, в том числе в кинозале и телевизоре, подсветках и т.п.
Эпилептические припадки - это приступы, развивающиеся вследствие возникновения слишком сильных нейронных разрядов в коре мозга. Они проявляются нарушениями двигательной функции, чувствительности, вегетативной нервной системы, мыслительной функции, психической функции.
Эпилептические припадки являются основным проявлением , заболевания, проявляющегося повторными приступами без видимой причины, т.е. для постановки диагноза, как правило, необходимы минимум два приступа. Эпилепсия занимает 3-е место по распространенности (0,5-0,7%) среди неврологических заболеваний. Дебют заболевания возможен во всех возрастах, чаще у детей или старше 75 лет.
Отличительной особенностью эпилептических припадков является их кратковременность (чаше в пределах десятков секунд), такие приступы называются самокупирующимися. Иногда приступы могут быть серийными.
Серия припадков, во время которой приступы следуют без периода восстановления, называется эпилептическим статусом. Наиболее опасен статус генерализованных эпилептических припадков, когда происходит нарушение сердечно-сосудистой работы, дыхания, вплоть до смерти больного. Именно поэтому эпилептический статус является показанием для госпитализации больного и отделение реанимации. Эпилептический статус чаще бывает у больных медикаментозно-резистентной эпилепсией, больных, не соблюдающих режим приема антиэпилептических препаратов (АЭП). В редких случаях эпилептический статус является дебютом эпилепсии.
Помимо самокупирующихся выделяют рефлекторные припадки, которые возникают только как реакция на определенный стимул, на пример, мелькание света, мыслительный процесс, еда, произвольные движения, чтение, горячее, резкий звук.
В основе классификации эпилептических припадков лежит их деление на генерализованные и фокальные (парциальные). Генерализованные приступы развиваются вследствие двусторонних синхронных разрядов в коре мозга, характеризуются внезапным возникновением, как правило, симметричными проявлениями. Фокальные - вследствие локальных эпиразрядов в одной области головного мозга с возможной последующей генерализацией. Фокальные приступы часто начинаются аурой. Аура - это первые ощущения в приступе, стереотипные у каждого больного. Аура может быть обонятельной (ощущение запаха), зрительном (простые зрительные образы и сложные зрительные образы), слуховой (различные звуки, музыка). Иногда во время ауры пациенты могут предупредить о приступе окружающих, обезопасить себя. Изолированная аура является фокальным припадком.
КЛАССИФИКАЦИЯ ЭПИЛЕПТИЧЕСКИХ ПРИПАДКОВ (ПО ПРОЕКТУ КЛАССИФИКАЦИИ МЕЖДУНАРОДНОЙ ПРОТИВОЭПИЛЕПТИЧЕСКОИ ЛИГИ 2001 г. С ИЗМЕНЕНИЯМИ)
Генерализованные эпилептические припадки.
Тонико-клонические (включительно с вариантами начала припадка с клонической, миоклонической фазы).
Топические.
Клонические (с легким топическим компонентом, без топического компонента).
Абсансы (типичные, атипичные, миоклонические).
Эпилептический миоклонус.
Рефлекторные генерализованные.
Фокальные приступы.
- Фокальные сенсорные (чувствительные).
- Фокальные моторные (двигательные).
- Геластические (приступы смеха, плача).
- Рефлекторные фокальные.
- Вторично-генерализованные.
Симптомы эпилептических припадков
Генерализованный тонико-клонический эпилептический припадок (grand mal) - наиболее яркий, но далеко не облигатный тип эпиприступов. Припадок начинается с внезапного отключения сознания с расширением зрачков, заведением глазных яблок кверху, падением больного. Возможны мышечные подергивания в начале припадка. Потом следует тоническая фаза приступа - напряжение скелетной мускулатуры, больше выраженное в разгибателях, с насильственным криком. Тоническая фаза, как правило, более короткая, длится 10-20 с; палее следует клоническая фаза, во время которой наблюдают симметричные клонические подергивания рук и ног, прикус языка, прерывистая вокализация. Постепенно частота тонических подергиваний уменьшается, мышцы расслабляются, Приступ у большинства длится до 5 минут. После него сохраняется спутанность сознания, больной часто засыпает. Приступ сопровождается яркими вегетативными симптомами расширением зрачков, отсутствием зрачковых реакций, учащением пульса, повышением АД, повышенным слюноотделением, нарушением дыхания, непроизвольным мочеиспусканием, дефекацией. На коже иногда возникают петехиальные кровоизлияния. Генерализованные тонико-клонические эпилептические припадки, нередко наблюдаемые при пробуждении больного, провоцируются недосыпанием. Генерализованные тонико-клонические эпилептические припадки бывают при разных видах идиопатической генерализованной эпилепсии.
Генерализованные тонические припадки могут быть с вовлечением аксиальных мышц (мышц туловища), а также с распространением на проксимальные, а иногда на дистальные части верхних конечностей (реже нижних). Часто происходят во сне. Генерализованные клонические приступы характеризуются повторными двусторонними мышечными подергиваниями. Во время генерализованного атонического приступа происходит падение мышечного тонуса. Клинические проявления различны - от кивка головы до падения.
Абсансы - генерализованные эпилептические припадки, сопровождающиеся отключением сознания, отсутствием произвольной двигательной активности. Типичные абсансы характеризуются отсутствием ауры, внезапным началом припадка, глубоким отключением сознания, длительностью до 20 с, с частой провокацией при гипервентиляции. При наличии во время приступа легких клонических подергиваний, топического компонента, автоматизмов в виде глотания, облизывания, бледности, покраснения, расширения зрачков, частого пульса, недержания мочи такие абсансы называются сложными. Атипичные абсансы отличаются постепенным началом и концом, большей длительностью. Абсансы могут быть клинически похожи на фокальные припадки с нарушением сознания.
Миоклонии проявляются короткими мышечными сокращениями с вовлечением мышц лица, конечностей, туловища. Следует отметить, что не все миоклонические приступы эпилептические. Миоклонии могут быть как одним из компонентов припадка (например, миоклонические абсансы), так и самостоятельным типом приступов. Генерализованные миоклонические приступы характеризуются серийными подергиваниями в плечевом поясе, разгибателях рук, наблюдаются при юношеской миоклонической эпилепсии, прогрессирующих формах миоклонической эпилепсии. При вовлечении ног больной ощущает «удар под колени», приседает, а иногда внезапно садится или падает (миоклонико-астатические приступы). Миоклонии век с абсансами проявляются кратковременным отключением сознания, заведением глаз вверх и миоклонусом век. Очень часто они вызываются световыми мельканиями и выявляются при фотостимуляции. Миоклонические абсансы - приступы абсансов с массивным миоклонусом плечевого пояса, рук. Негативный миоклонус - внезапная мышечная , имитирующая вздрагивание.
Наиболее часто у взрослых встречаются финальные (парциальные) эпилептические припадки , являющиеся ядром симптоматической эпилепсии. Ранее существовавшее разделение фокальных (парциальных) припадков на простые эпилептические припадки (без нарушений сознания) и сложные эпилептические припадки (нарушение сознания) по новой классификации, предложенной международной противоэпилептической лигой, не выделяется. Часто фокальные приступы протекают именно с нарушением сознания Вообще нарушение сознания в приступе - очень важный симптом, влияющий на социальную адаптацию и уровень травматизма больных эпилепсией.
Фокальные сенсорные (чувствительные) припадки происходят вследствие возникновения эпиразрядов в затылочной и теменной области коры. Вовлечение зрительной коры проявляет себя зрительными галлюцинациями, нередко это округлые цветные предметы, а также разные сиены из жизни, видение зеркального отображения себя, метаморфопсии, амавроз. Вовлечение теменной коры проявляется появлением чувства онемения, покалывания в одной области тела или с распространением («сенсорный марш»), возможно с ощущением боли, холода, жжения, расстройства схемы тела. Эпиразряды в височной коре вызывают слуховые галлюцинации и иллюзии в виде звона, скрежета, мелодий, голосов, может быть эпилептическое головокружение. При локализации очага в онеркулярных отделах височной доли могут возникать ощущения вкуса во рту (металл, кислое, горькое, соленое), при локализации в медиальных ее отделах - тошнота, ощущение «порхания бабочек», ощущение восходящей волны в эпигастральной области.
Фокальные моторные (двигательные) приступы могут проявляться клиническими подергиваниями в одной области или с распространением на иные области (джексоновский марш по восходящему и нисходящему типам), связанные с локализацией очага в области прецентральной извилины. При вовлечении дополнительной моторной зоны возникают асимметричные тонические моторные припадки (например «поза фехтовальщика»), В группу фокальных моторных приступов относят и припадки с типичными автоматизмами, например, такими, как при медиальной височной эпилепсии (ороалиментарные - жевание, причмокивание, глотание, жестовые - хватательные движения кистей). Также к моторным приступам относят приступы с насильственными двигательными автоматизмами, возникающие при лобной эпилепсии. Приступы с насильственными автоматизмами (гипермоторные приступы) проявляются боксирующими, педалирующими движениями, имитирующие бокс, езду на велосипеде, ритмичные движения тазом.
Среди фокальных приступов отдельно выделены гелаетические приступы - приступы смеха, плача в рамках височной эпилепсии.
Отдельно в проекте классификации не выделены, но часто встречаются фокальные припадки с психическими симптомами: эмоциональные и когнитивные. При эмоциональных приступах или аурах наблюдаются как тягостные ощущения (например, страх), так и приятные для больного (ощущение блаженства, экстаза). При фокальных приступах с когнитивными симптомами выделяют ощущения уже испытанного («дежавю» - уже виденное), ощущения увиденного впервые («жамевю» - увиденное впервые), насильственное мышление.
Вторично генерализованные судорожные припадки начинаются как фокальные, но при распространении эпилептического возбуждения по полушариям мозга происходит трансформация в судорожный приступ с потерей сознания.
Обследование при эпилептических припадках
Дифдиагноз эпилептических припадков проводится с обмороками, паническими атаками, респираторными судорогами у детей, мигренью, тиками, пароксизмальной дискинсзией, ТИА, психогенными приступами.
При подозрении на наличие у больною миметических припадков необходимо проведение ЭЭГ КТ или МРТ.
ЭЭГ - метод изучения электрической активности мозга. Рутинное обследование включает запись на цифровом или чернильно-пишущем приборе фоновой активности с обязательным проведением функциональных проб (ритмическая фотостимуляция и гипервентиляция), а в ряде случаев и звуковое раздражение. У больных эпилепсией на ЭЭГ чаще выявляется эпилептиформная активность — спайки, острые волны, комплексы острая-медленная волна. Спайк это медленная волна, носящая очаговый и/или генерализованным характер.
Следует учесть, что в начале заболевания информативность рутинной ЭЭГ не превышает 30%, А в случае возникновения эпилептических приступов изолированно во сне ЭЭГ в бодрствовании, как правило, не выявляет эпилептической активности. При отсутствии эпи-активности на обычной ЭЭГ применяются запись биопотенциалов на фоне депривации (лишения) сна, видео-ЭЭГ мониторирование дневное и во время ночного или дневного сна. Данные методики позволяют выявлять эпилептические разряды у 70-90% больных эпилепсией. Причинами ложноотрицательных результатов могут быть низкий индекс эпи- активности, низкая активность эпилептического очага, его расположение в медиальных отделах, связь приступов с определенной фазой менструального цикла у женщин-эпилептиков.
У эпилептиков, принимающих антиэпилептические препараты, электрографическое исследование проводится на фоне приема препаратов для оценки эффективности лечения. Отмена лечения на 1-3 суток до исследования недопустима из-за возможности срыва медикаментозной ремиссии.
Методы нейровизуализации позволят ответить на вопрос, есть ли очаговое поражение мозга, вследствие которого развилась эпилепсия. МРТ мозга у больных эпилепсией обязательно должна проводиться с коронарными срезами для оценки височных долей, метод позволяет диагностировать аномалии развития, сосудистые заболевания, опухоли мозга, последствия ЧМТ, рассеянный склероз, гиппокампальный склероз.
Лечение эпилептических припадков
Основой лечения эпилептических припадков является многолетний постоянный прием антиэпилептических препаратов. В целом эпилепсия является потенциально курабельным заболеванием. В 70% случаев возможно достижение медикаментозной ремиссии. В настоящее время выделяют базовые противоэпилептические препараты - карбамазепин и вальпроаты. Карбамазепин применяют при фокальной эпилепсии, вальпроаты являются препаратами широкого спектра действия и назначаются как при фокальных, так и генерализованных припадках. Такие препараты, как фенобарбитал, дифенин, бензонал, устарели и не являются препаратами первой очереди. Из препаратов от эпилепсии нового поколения в РФ применяют ламотриджин, окскарбазепин, топирамат, габапентин, прегабалин, леветпрацетам. В целом «новые» лекарства от эпилепсии не превосходят по эффективности базовые препараты, по характеризуются лучшей переносимостью и лучшими фармакокинетическими показателями.
Основные требования к противоэпилептическим препаратам и лечению ими:
- высокая эффективность;
- индивидуальный подбор дозы.
- хорошая индивидуальная переносимость (многие препараты имеют побочные действия);
- экономическая доступность (зависимость от социального положения и наличия препарата в «бесплатном списке»).
У 20% наблюдается резистентность к лечению. Различают псевдорезистентность и истинную резистентность.
Причины псевдорезистентности:
- неправильный выбор препарата;
- при правильном выборе — недостаточная доза препарата;
- нарушение больным режима лечения;
- неблагоприятная социально-психологическая обстановка ( , ссоры и драки, ЧМТ).
При истинной фармакорезистентности применяют разнообразные методы лечения эпиприпадков:
- хирургическое удаление эпилептического очага;
- стимуляция блуждающего нерва;
- аутогенная тренировка, медитация;
- кетогенная диета: максимальное исключение углеводов, питание в основном жирами (80-90% жира, 5-10% белка).
При эпилепсии наблюдаются различные расстройства функционирования нервной системы и психики: припадки, . Дополняют очень сложную симптоматику заболевания различные соматические и биохимические патологические явления.
Конечно, наиболее яркие признаки эпилепсии - большой судорожный эпилептический припадок , который настолько резко бросается в глаза, что сила и частота припадков часто соотносятся со степенью выраженности болезни, а начало заболевания связывается именно с первым припадком. В развитии припадка выделяют следующие фазы: ауру, тоническую и клоническую, фазу помрачения сознания.
У многих больных наступлению припадка предшествуют предвестники в виде головных болей, раздражительности, недомогания, сердцебиения, плохого сна. В связи с этим такие пациенты за несколько часов до припадка знают о его приближении. Иногда уже непосредственно перед припадком и полной потерей сознания могут отмечаться явления, которые называют аурой (от греч. - ветер, ветерок), но это уже знаменует начало припадка.
Клинически аура проявляется по-разному, что дает возможность выделять следующие типы:
- сенсорная аура - выражается в неприятных ощущениях в разных частях тела, болях;
- галлюцинаторная аура - при ней особенно часто наблюдаются световые галлюцинаторные феномены (искры, вспышки, пожар, пламя);
- вегетативная аура - проявляется вазомоторными и секреторными расстройствами;
- моторная аура - различные двигательные проявления, при этом больные могут внезапно бежать (эпилептическая фуга), прежде чем разовьется судорожный припадок , или кружиться на месте, выкрикивать какие-то слова; иногда движения проявляются в одной половине тела (например, больной совершает движения одной рукой);
- психическая аура - проявляется в виде аффектов страха, более или менее сложной галлюцинацией.
После ауры или без нее развивается «большой судорожный припадок» (grand mal), который проявляется прежде всего потерей сознания, расслаблением мускулатуры всего тела, вследствие чего нарушается статика и больной внезапно падает. Чаще всего это падение вперед, реже - назад или в стороны. Вслед за первоначальным расслаблением мускулатуры наступает следующая фаза припадка - тоническая: развиваются тонические судороги, которые продолжаются 20-30 с. У больных в это время кроме общего напряжения мускулатуры отмечаются цианоз, повышение артериального давления, учащение пульса. После тонической фазы развиваются клонические судороги, вначале в виде отдельных беспорядочных движений, затем, с их усилением, более резкие и равномерные сгибания конечностей. Голова откидывается назад или в сторону и также судорожно подергивается. Такие же клонические судороги отмечаются и в лицевой мускулатуре, в глазных яблоках можно заметить нистагмоидные и вращательные движения, нередко глаза бывают резко повернуты в одну сторону. Судорожные движения челюстей бывают причиной такого классического симптома как прикусывание языка во время припадка.
Больные часто издают нечленораздельные звуки в виде мычания, стона, клокотания, что связано с судорожными сокращениями мышц гортани; происходит непроизвольное мочеиспускание, иногда дефекация. Сухожильные и кожные рефлексы в это время не вызываются, зрачки расширены и неподвижны, иногда заметны их как будто бы судорожные колебания. Из-за избыточного слюноотделения появляется пена изо рта, часто окрашенная кровью вследствие прикуса языка. Пульс и дыхание резко учащаются, температура и артериальное давление повышаются. Если тоническая фаза продолжается 10-30 с, то клоническая - примерно 1-2 мин. Постепенно судороги ослабевают, наступает расслабление мускулатуры, дыхание выравнивается, становится спокойным, пульс замедляется. В фазе расслабления эпилептический припадок заканчивается. Ясность сознания чаще восстанавливается постепенно: появляется ориентировка в окружающем, больной начинает отвечать на вопросы. Почти постоянный симптом в послеприпадочном периоде - подергивание в отдельных мышцах, дрожание, понижение рефлексов, больной говорит с трудом, не может вспомнить отдельные слова, отмечается олигофазия. Выражены общая усталость, головные боли, разбитость. После припадка наступает сон, иногда очень продолжительный, в течение нескольких часов. После пробуждения еще может оставаться астения, отмечаются подавленное настроение, нарушения зрения.
Нередки случаи, когда следуют непрерывно друг за другом на протяжении длительного времени. Развивается состояние, которое определяется как эпилептический статус (status epilepticus). Тяжелый эпилептический статус может привести к смерти вследствие расстройства кровообращения, дыхания и острого отека мозга.
В ряде случаев типичные для судорожного припадка явления возникают неравномерно; могут, например, быть отдельные судорожные подергивания, но отсутствует прикусывание языка, нет пены изо рта, непроизвольного мочеиспускания, припадки становятся больше похожими на обморок либо, ограничиваясь только аурой, носят атипичный характер (абортивный эпилептический припадок).
Особую форму пароксизмов представляют так называемые малые припадки (фр.petit mal - маленькое несчастье) при эпилепсии. По мнению большинства исследователей-эпилептологов, можно подразделить их на «абсансы», пропульсивные и ретропульсивные «малые» припадки.
Абсансы (от фр. absence - отсутствие) характеризуются кратковременными, не превышающими нескольких секунд, выключениями сознания при отсутствии двигательных расстройств. Абсансы не сопровождаются нарушением статики: больные внезапно замирают, прекращают разговор, взгляд останавливается или как будто блуждает, больные «отключаются», оставаясь в том положении, в каком застал их припадок эпилепсии, они «застывают», «отсутствуют», затем мгновенно приходят в себя, продолжают прерванные действия или разговор. В момент припадка они могут выронить что-нибудь из рук: если держат в руках посуду, та падает и разбивается. Иногда именно этот факт является объективным доказательством перенесенного припадка. Сами больные чаще могут лишь отметить, что у них внезапно темнеет в глазах, а затем все проясняется.
Пропульсивные припадки (от лат. propulsia - движение вперед) проявляются разнообразными пропульсивными, направленными вперед движениями. Движение вперед головы, туловища, всего тела обусловлено внезапным ослаблением постурального мышечного тонуса. Подобные припадки характерны для детского возраста (до четырех лет). Они возникают, как правило, ночью, чаще у мальчиков. Причиной является пренатальное или постнатальное повреждение мозга. В старшем возрасте у таких больных развиваются и большие судорожные припадки. К разновидности пропульсивных припадков относятся серии кивательных движений («кивки») головой и «клевки» - резкие движения головой вперед. «Салам-припадки» получили свое название вследствие того, что движения больных во время припадка напоминают поклоны при мусульманском приветствии (тело наклоняется вперед, голова опускается вниз, руки поднимаются вверх и разводятся в стороны), при этом больные не падают.
Кроме малых припадков, при эпилепсии наблюдаются «фокальные» (очаговые) пароксизмы. К ним относится адверсивный судорожный припадок, начинающийся с тонической фазы, развертывающейся медленно, без ауры. Как своеобразие при этом отмечается поворот тела вокруг продольной оси: вначале насильственный поворот глазных яблок, затем в ту же сторону поворачивается голова, потом весь корпус, и больной падает. Далее начинается клоническая фаза, неотличимая от таковой при типичном припадке. Возникновение адверсивного припадка связано с локализацией эпилептического очага в коре, лобной доле или передневисочной области. Как фокальный рассматривается парциальный (джексоновский) припадок, при котором в отличие от классического припадка тоническая и клоническая фазы ограничиваются определенной группой мышц и лишь иногда происходит генерализация припадка.
Бессудорожные формы пароксизмов - частые проявления при эпилепсии. К ним относится, например, сумеречное расстройство сознания. Оно развивается внезапно, длится от нескольких минут до нескольких дней, заканчивается также внезапно. У больных сознание суживается как будто концентрически, из всех многообразных проявлений внешнего мира воспринимается лишь часть явлений и предметов, в основном те, которые эмоционально значимы для больных. При этом довольно часто появляются и бредовые идеи (см. гл. 13 «Патология сознания»). Галлюцинации имеют устрашающий характер, зрительные галлюцинации окрашиваются в красные, багровые, черно-синие тона (разрубленные кости, части тела, пламя, кровь). Присоединение бредовых идей преследования, бредовых идей особого значения сказывается на поведении больных, которые становятся агрессивными, опасными для окружающих. В сознания больные могут нападать на окружающих, наносить удары, могут убить; они часто испытывают страх, прячутся, убегают, пытаются покончить с собой. Эмоции больных в сумеречном состоянии проявляются чрезвычайно бурно - ярость, отчаяние, ужас; гораздо реже наблюдаются проявления восторга, экстаза, радости с бредовыми идеями особой миссии, величия. Как правило, больные полностью забывают все, что с ними происходило, реже амнезия имеет парциальный характер с сохранением «островков» воспоминаний или наблюдается запаздывающая (ретардированная) амнезия, при которой «запамятование» наступает не сразу, а спустя какое-то время.
Общественно опасные действия в таком состоянии с обозначаются как «амбулаторные автоматизмы». Они проявляются в виде автоматизированных действий, совершаемых больными при полной отрешенности от окружающего. Выделяются «оральные» автоматизмы (приступы жевания, причмокивания, облизывания, глотания), ротаторные автоматизмы («вертиго») с автоматическими однообразными вращательными движениями на одном месте. Наблюдаются и более сложные автоматизмы (например, больной начинает раздеваться, последовательно снимать с себя одежду, будучи совершенно отрешенным). Сюда же относятся и фуги, при этом больные вдруг начинают куда-то бежать, затем, приходя в себя, останавливаются.
Известны и случаи амбулаторного автоматизма, при которых больные совершают переезды, часто достаточно продолжительные (трансы), приходя в себя после того как приступ эпилепсии закончился в совершенно незнакомом для них месте, в другой части города, и не могут понять, как очутились там. Легран дю Соль приводит следующее наблюдение.
«Молодой человек из богатого, образованного семейства раза 4 в год испытывал своеобразное ощущение в области желудка, всегда в одной и той же форме, после чего немедленно наступало помрачение сознания. Очнувшись через несколько часов, иногда же через два-три дня, он находил себя, к крайнему удивлению, далеко от своего дома, на железной дороге или в тюрьме. Он чувствовал ужасное утомление, одежда его оказывалась изорванной, покрытой грязью или пылью, а карманы были наполнены самыми разнообразными вещами. Раз у него нашли несколько портмоне, бумажников, кружева, чужие ключи и т.д. Комиссар, составлявший список краденых вещай, расспрашивал, как они попали к нему, и он, смущаясь и краснея, объяснил, что ничего не знает, что у него был, вероятно, обычный эпилептический припадок. Следствие показало, что подобные случаи были с ним и раньше».
К бессудорожным пароксизмам относятся описанные М.О. Гуревичем (1949) особые состояния сознания с фантастическим грезоподобным бредом. Они отличаются от сумеречных состояний отсутствием полной амнезии, фабула грезоподобного бреда обычно сохраняется в сознании.
Эпилепсия – стара, как мир. О ней еще 5000 лет до Рождества Христова передовые умы древнего Египта оставили свои сообщения. Не считая ее священной, а связывая с поражением головного мозга (ГМ), странную болезнь за 400 лет до нашей эры описал великий врач всех времен и народов Гиппократ. От эпилептических припадков страдали многие личности, признанные незаурядными . Например, человек, наделенный многочисленными талантами – Гай Юлий Цезарь, вошедший в наш мир за 100 лет до начала нового летоисчисления, известен не только своими подвигами и достижениями, его тоже не миновала чаша сия, он болел эпилепсией. На протяжении многих веков список «друзей по несчастью» пополняли другие великие люди, которым болезнь не мешала заниматься государственными делами, совершать открытия, творить шедевры.
Словом, сведения об эпилепсии можно почерпнуть из многих источников, которые к медицине имеют весьма отдаленное отношение, но, тем не менее, опровергают установившееся мнение, что эта болезнь обязательно ведет к изменению личности. Где-то ведет, а где-то нет, поэтому под понятием эпилепсия скрывается далеко не однородная группа патологических состояний, объединенных присутствием периодически повторяющегося характерного признака – судорожного приступа.
Очаг плюс готовность
В России эпилепсию называют падучей болезнью, так повелось из древности.
В большинстве случаев эпилепсия проявляется периодически возникающими приступами и . Однако симптоматика эпилепсии многообразна и не ограничивается двумя названными симптомами, к тому же припадки бывают лишь с частичной утратой сознания, а у детей нередко протекают в виде абсансов (кратковременное отключение от внешнего мира без судорог).

Что такого происходит в голове человека, коль он теряет сознание и начинает биться в судорогах? Неврологи и психиатры указывают, что своим развитием эта болезнь обязана двум составляющим – формированию очага и готовностью головного мозга ответить на раздражение нейронов, локализованных в этом очаге.
Очаг судорожной готовности формируется в результате различных поражений какой-то зоны головного мозга (травма, инфекция, опухоль). Образованный вследствие повреждения или хирургического вмешательства рубец или раздражают нервные волокна, они возбуждаются, что и приводит к развитию судорог. Распространение импульсов на всю кору головного мозга выключает сознание пациента.
Что касается судорожной готовности, то она бывает разной (порог высокий и низкий). Высокая судорожная готовность коры проявит себя при минимальном возбуждении в очаге или даже в отсутствии самого очага (абсансы). Но может быть и другой вариант: очаг большой, а судорожная готовность низкая, тогда приступ протекает при полностью или частично сохраненном сознании.
Главное из сложной классификации

Эпилепсия по Международной классификации включает более 30 форм и синдромов , поэтому ее (и синдромы) разграничивают с эпилептическими припадками, имеющими столько же или еще больше вариантов. Не станем мучить читателя списком сложных названий и определений, а попытаемся выделить главное.
Эпилептические припадки (в зависимости от их характера) разделяются на:
- Парциальные (локальные, фокальные) . Они, в свою очередь, делятся на простые, которые протекают без особых нарушений функции головного мозга: приступ прошел – человек в здравом уме, и сложные: после приступа пациент еще некоторое время дезориентирован в пространстве и времени, а, кроме этого, у него отмечаются функциональные нарушения в зависимости от зоны поражения ГМ.
- Первично-генерализованные , протекающие с вовлечением обоих полушарий ГМ, группа генерализованных припадков состоит из абсансов, клонических, тонических, миоклонических, тонико-клонических, атонических типов;
- Вторично-генерализованные возникают, когда парциальные припадки уже идут полным ходом, это происходит потому, что фокальная патологическая активность, не ограничиваясь одним участком, начинает затрагивать все области головного мозга, приводят к развитию судорожного синдрома и .
Следует отметить, что при тяжелых формах болезни у отдельных пациентов нередко наблюдается присутствие сразу нескольких разновидностей эпиприпадков.
Классифицируя эпилепсию и синдромы, основываясь на данных электроэнцефалограммы (ЭЭГ), выделяют следующие варианты:
- Обособленную форму (фокальную, парциальную, локальную) . В основе развития фокальной эпилепсии лежит нарушение процессов метаболизма и кровоснабжения в отдельно взятой зоне головного мозга, в этой связи различают височную (нарушение поведения, слуха, мыслительной деятельности), лобную (проблемы с речью), теменную (преобладают двигательные расстройства), затылочную (координационные и зрительные нарушения).
- Генерализованную эпилепсию , которая на основании дополнительных исследований (МРТ, КТ), подразделяется на симптоматическую эпилепсию (сосудистая патология, киста головного мозга, объемное образование) и идиопатическую форму (причина не установлена).
Следующие друг за другом припадки в течение получаса и более, не позволяющие больному эпилепсией вернуться в сознание, создают реальную угрозу жизни пациента. Такое состояние называется эпилептическим статусом , который тоже имеет свои разновидности, однако самым тяжелым из них признан тонико-клонический эпистатус.
Причинные факторы

Не глядя на солидный возраст эпилепсии и неплохую изученность, до сих пор происхождение многих случаев болезни остаются невыясненным. Чаще всего ее появление связывают:

Очевидно, что, исходя из причин, почти все формы являются приобретенными , исключение составляет лишь доказанный вариант семейной патологии (ген, ответственный за болезнь). Происхождение почти половины (около 40%) всех зарегистрированных случаев эпилептических нарушений или похожих на них состояний, остается загадкой. Откуда они пошли, что стало причиной эпилепсии – можно только предполагать. Такую форму, развивающуюся без видимых причин, называют идиопатической, в то время, как болезнь, связь которой с другими соматическими заболеваниями явно обозначена, именуют симптоматической.
Предвестники, признаки, аура
Больного-эпилептика по внешнему виду (в спокойном состоянии) не всегда возможно выделить из толпы. Другое дело, если начинается припадок. Тут же найдутся грамотные люди, способные поставить диагноз: эпилепсия. Все происходит потому, что болезнь протекает периодически: период приступа (яркий и бурный) сменяется затишьем (межприступным периодом), когда симптомы эпилепсии вообще исчезают или остаются как клинические проявления заболевания, повлекшего эпиприпадки.
Главным признаком эпилепсии, распознаваемым даже людьми, далекими от психиатрии и неврологии, считается большой эпилептический припадок , для которого характерно внезапное, не связанное с определенными обстоятельствами, начало. Изредка, правда, удается выяснить, что за пару дней до приступа у пациента было плохое самочувствие и настроение, болела голова, пропал аппетит, трудно было уснуть, однако человек не воспринял эти симптомы, как предвестники надвигающегося эпиприпадка. Между тем, большинство больных эпилепсией, имеющих внушительный стаж болезни, все же учится заранее предугадывать приближение приступа.

А сам приступ протекает так : сначала (в течение нескольких секунд) обычно появляется аура (хотя приступ может начинаться и без нее). Она имеет всегда одинаковый характер только у одного конкретного пациента. Но многое число больных и разные зоны раздражения в их головном мозге, дающие начало эпилептического разряда, создают и разные виды ауры:
- Психическая больше характерна для поражения височно-теменной области, клиника: больной чего-то пугается, в его глазах застывает ужас или, наоборот, лицо выражает состояние блаженства и радости;
- Моторная – появляются всякого рода движения головы, глаз, конечностей, которые явно не зависят от желания больного (двигательный автоматизм);
- Сенсорная аура характеризуется самыми разнообразными нарушениями восприятия;
- Вегетативная (поражение сенсорномоторной области) проявляется кардиалгией, тахикардией, удушьем, гиперемией или бледностью кожных покровов, тошнотой, болями в животе и др.
- Речевая: речь наполняется непонятными выкриками, бессмысленными словами и фразами;
- Слуховая – о ней можно говорить, когда человек слышит все, что угодно: ор, музыку, шорох, которых на самом деле просто нет;
- Обонятельная аура весьма характерна для височной эпилепсии: крайне неприятный запах смешивается со вкусом веществ, не составляющих нормальную пищу человека (свежая кровь, металл);
- Зрительная аура возникает при поражении затылочной зоны. У человека появляются видения: разлетающиеся ярко- красные искры, блестящие движущиеся предметы, наподобие новогодних шаров и лент, перед глазами могут вырисовываться лица людей, конечности, фигуры животных, а иногда поля зрения выпадают или наступает полный мрак, то есть, зрение вовсе теряется;
- Сенситивная аура «обманывает» больного эпилепсией по-своему: ему становится холодно в натопленной комнате, по телу начинают «ползать мурашки», конечности немеют.
Классический пример
Многие люди и сами могут рассказать о симптомах эпилепсии (видели), поскольку бывает, что приступ застает больного на улице, где в очевидцах нет недостатка. К тому же, пациенты, страдающие тяжелой формой эпилепсии, обычно далеко от дома не уходят. В районе их проживания всегда найдутся люди, которые узнают в бьющемся в конвульсиях человеке своего соседа. А нам, скорее всего, остается лишь напомнить об основных симптомах эпилепсии и описать их последовательность:

Постепенно человек приходит в чувство, сознание возвращается и (очень часто) больной эпилепсией тут же забывается глубоким сном. Проснувшись вялым, разбитым, не отдохнувшим, пациент ничего вразумительного о своем припадке сказать не может – он его просто не помнит.
Это классическое течение генерализованного эпилептического припадка , но, как указывалось выше, парциальные варианты могут протекать по-разному, их клинические проявления определяются зоной раздражения в коре ГМ (характеристика очага, его происхождение, что в нем происходит). Во время парциальных припадков могут присутствовать посторонние звуки, вспышки света (сенсорные признаки), боль в желудке, потливость, изменение цвета кожных покровов (вегетативные признаки), а также разные психические расстройства. Кроме этого, приступы могут проходить лишь с частичным нарушением сознания, когда пациент в некоторой мере понимает свое состояние и воспринимает происходящие вокруг события. Эпилепсия многообразна в своих проявлениях…
Таблица: как отличить эпилепсию от обморока и истерики
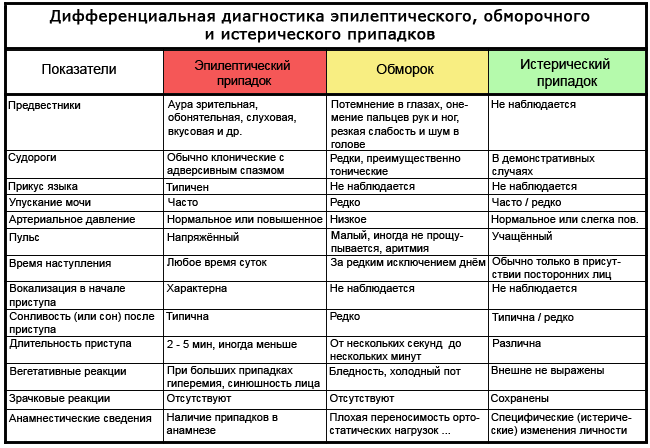
Самая нехорошая форма – височная
Из всех форм болезни больше всего хлопот и врачу, и пациенту доставляет височная эпилепсия . Нередко, помимо своеобразных приступов, она имеет другие проявления, влияющие на качество жизни больного и его родственников. Височная эпилепсия приводит к изменению личности.

В основе данной формы болезни находятся психомоторные припадки с предшествующей характерной аурой (больного охватывает внезапный страх, в области желудка появляются отвратительные ощущения и такой же отвратительный запах вокруг, появляется чувство, что все это уже было). Припадки проявляются по-разному, однако очевидно, что различные движения, усиленное глотание и другие симптомы абсолютно не контролируются больным, то есть, происходят сами по себе, независимо от его воли.
С течением времени близкие пациента все чаще замечают, что беседа с ним становится затруднительной, он зацикливается на мелочах, которые считает важными, проявляет агрессию, садистские наклонности. В конечном итоге, больной эпилепсией окончательно деградирует.
Данная форма эпилепсии чаще других требует радикального лечения, иначе справиться с ней просто не удается.
Став свидетелем припадка – помощь при приступе эпилепсии

важные правила при приступе
Став свидетелем эпилептического припадка, любой человек обязан оказать помощь, возможно, от этого зависит жизнь больного эпилепсией. Безусловно, никакими действиями нельзя резко остановить приступ, коль он начал свое развитие, однако помощь при эпилепсии это и не подразумевает, алгоритм может выглядеть следующим образом:
- Необходимо максимально оградить больного от травмирования при падении и судорогах (убрать колющие и режущие предметы, подложить что-то мягкое под голову и туловище);
- Быстро освободить больного от давящих аксессуаров, снять ремень, пояс, галстук, расстегнуть крючки и пуговицы на одежде;
- Во избежание западания языка и удушья повернуть голову пациента и стараться удерживать руки и ноги во время судорожного приступа;
- Ни в коем случае не пытаться силой разжать рот (можно самому пострадать) или вставить какие-то твердые предметы (больной легко их может раскусить, подавиться или пораниться), между зубов можно и нужно положить свернутое полотенце;
- Вызвать «неотложку», если приступ затягивается, а признаки, что он проходит не появляются – это может указывать на развитие эпистатуса.

Если возникает необходимость оказания помощи при эпилепсии у ребенка , то действия, в принципе, аналогичны описанным, правда, уложить на кровать или другую мягкую мебель проще, удержать – тоже. Сила эпиприпадка велика, но у детей ее все-таки меньше. Родители, которые видят приступ не впервые, обычно знают, что делать или не делать:
- Нужно положить на бок;
- Не пытаться силой открыть рот или делать искусственное дыхание во время судорог;
- При температуре быстро поставить ректальную жаропонижающую свечу.
«Скорую» вызывают, если раньше подобного не было или приступ продолжается более 5 минут, а также при травмировании или при нарушении дыхания.
Видео: первая помощь при эпилепсии – программа “Здоровье”
ЭЭГ ответит на вопросы

Все приступы с потерей сознания, независимо протекали они с судорогами или обошлось без них, требуют изучения состояния головного мозга. Диагноз эпилепсии ставят после специального исследования, которое называется , причем, современные компьютерные технологии позволяют не только обнаружить патологические ритмы, но и определить точную локализацию очага повышенной судорожной готовности.
Для выяснения происхождения болезни и утверждения диагноза больным эпилепсией нередко расширяют круг диагностических мероприятий за счет назначения:
- Консультации офтальмолога (исследование состояния сосудов глазного дна);
- Биохимических лабораторных тестов и ЭКГ.
Между тем, очень плохо, когда человек получает подобный диагноз, когда на самом деле никакой эпилепсии не имеет. Приступы могут быть редкими, а врач, порой, перестраховываясь, не осмеливается полностью отмести диагноз.
Что написано пером – не вырубить топором
Чаще всего «падучая» болезнь сопровождается судорожным синдромом, однако диагноз «эпилепсия» и диагноз «судорожный синдром» не всегда тождественны друг другу, ведь судороги могут быть вызваны определенными обстоятельствами и произойти раз в жизни. Просто здоровый мозг очень выраженно отреагировал на сильный раздражитель, то есть, это его ответ на какую-то другую патологию (лихорадка, отравления и пр.).

К сожалению, судорожный синдром, возникновение которого обусловлено различными причинами (отравление, тепловой удар) иной раз способен круто повернуть жизнь человека , особенно, если он мужского пола и ему 18. Выданный без службы в армии военный билет (судорожный синдром в анамнезе), полностью лишает права получить водительское удостоверение или быть допущенным к определенным профессиям (на высоте, возле движущихся механизмов, у воды и т. д.). Хождение по инстанциям результаты дает редко, снять статью бывает сложно, инвалидность «не светит» – так и живет человек, чувствуя себя ни больным, ни здоровым.
У пьющих людей судорожный синдром нередко называют алкогольной эпилепсией, так проще сказать. Однако, наверное, каждый знает, что судороги у алкоголиков появляются после длительного запоя и подобная «эпилепсия» проходит, когда человек полностью прекращает пить, поэтому такую форму болезни можно вылечить рекультурацией или другим методом борьбы с зеленым змием.
А ребенок может и перерасти

Детская эпилепсия встречается чаще, чем установленный диагноз данного заболевания у взрослых, кроме этого, сама болезнь тоже имеет ряд отличий, например, другие причины возникновения и разное течение. У детей симптомы эпилепсии могут проявляться лишь абсансами, которые представляют собой частые (несколько раз в день) приступы очень кратковременной потери сознания без падения, судорог, пены, сонливости и прочих признаков. Ребенок, не прерывая начатых дел, на несколько секунд отключается, взгляд устремляет в одну точку или закатывает глазки, замирает, а затем, как ни в чем не бывало, продолжает заниматься или разговаривать дальше, даже не подозревая, что секунд 10 «отсутствовал».
Детской эпилепсией часто считают судорожный синдром, обусловленный повышением температуры или другими причинами. В случаях, если происхождение припадков установлено, родители могут рассчитывать на полное излечение: причина устранена – ребенок здоров (хотя фебрильные судороги никакой отдельной терапии и не требуют).
Сложнее обстоят дела с детской эпилепсией, этиология которой остается неизвестной, а частота приступов не снижается . За такими детьми придется постоянно наблюдать и длительно лечить.
Что касается абсансных форм, то их чаще имеют девочки, заболевают где-то перед самой школой или в первом классе, некоторое время (лет 5-6-7) страдают, затем приступы начинают посещать все реже, а потом и вовсе проходят («дети перерастают» – говорят люди). Правда, в некоторых случаях абсансы трансформируются в другие варианты «падучей» болезни.
Видео: судороги у детей – доктор Комаровский
Все не так просто
Лечится ли эпилепсия? Конечно, лечится. А вот во всех ли случаях можно ожидать полной ликвидации болезни – это уже другой вопрос.

Лечение эпилепсии зависит от причин возникновения судорожных приступов, формы болезни, локализации патологического очага, поэтому, прежде чем приступить к выполнению поставленной задачи, больного эпилепсией всесторонне обследуют (ЭЭГ, МРТ, КТ, УЗИ печени и почек, лабораторные анализы, ЭКГ и др.). Все это делается для того, чтобы:
- Выявить причину – возможно, ее получится искоренить быстро, если судорожные припадки вызваны опухолью, кистой и т. п.
- Определить, как больной будет лечиться: дома или в условиях стационара, какие меры будут направлены на решение проблемы – консервативная терапия или хирургическое лечение;
- Подобрать препараты, а заодно объяснить родственникам, каков может быть ожидаемый результат и каких побочных эффектов следует остерегаться при их приеме в домашних условиях;
- В полной мере обеспечить пациенту условия для предупреждения приступа, больной должен быть информирован, что ему полезно, что вредно, как вести себя в быту и на работе (или учебе), какую профессию выбрать. Как правило, беречь себя пациента учит лечащий врач.
Чтобы не провоцировать приступы больной эпилепсией должен достаточно спать, не нервничать по пустякам, избегать излишнего влияния высоких температур, не переутомляться и очень серьезно относиться к назначенным препаратам.
Таблетки и радикальная ликвидация
Консервативная терапия заключается в назначении противоэпилептических таблеток, которые лечащий врач выписывает на специальном бланке и которые свободно в аптеке не продаются. Это может быть карбамазепин, конвулекс, дифенин, фенобарбитал и др. (в зависимости от характера припадков и формы эпилепсии). Таблетки имеют побочные эффекты, вызывают сонливость, затормаживают, снижают внимание, а их резкая отмена (по собственной инициативе) приводит к учащению или возобновлению приступов (если, благодаря препаратам, с болезнью удавалось справляться).

Не следует думать, что определение показаний к оперативному вмешательству – простая задача. Безусловно, если причиной эпилепсии обозначена аневризма мозгового сосуда, опухоль головного мозга, абсцесс, то здесь все понятно: проведенная успешно операция избавит пациента от приобретенной болезни – симптоматической эпилепсии.
Сложно решить проблему с судорожными приступами, возникновение которые обусловлено патологией, невидимой глазом , или еще хуже, если происхождение заболевания остается тайной. Такие больные, как правило, вынуждены жить на таблетках.
Предполагаемая хирургическая операция – тяжкий труд и больного, и врача, нужно пройти обследования, которые проводятся только в специализированных клиниках (позитронно-эмиссионная томография для исследования метаболизма головного мозга), разработать тактику (трепанация черепа?), привлечь смежных специалистов.
Самой частой претенденткой на хирургическое лечение является височная эпилепсия, которая не только тяжело протекает, но и приводит к изменению личности.
Жизнь должна быть полноценной
Очень важно при лечении эпилепсии максимально приблизить жизнь пациента к полноценной и насыщенной, богатой интересными событиями, чтобы он не чувствовал себя ущербным. Беседы с врачом, правильно подобранные препараты, внимание профессиональной деятельности пациента во многом помогают решать подобные задачи. Кроме этого, больного учат, как вести себя, чтобы самому не провоцировать приступ:

- Рассказывают о предпочтительной диете (молочно-растительный рацион);
- Запрещают употребление алкогольных напитков и курение;
- Не рекомендуют частое употребление крепких «чаев-кофеев»;
- Советуют избегать всех излишеств, имеющих приставку «пере» (переедание, переохлаждение, перегревание);
Особые проблемы возникают при трудоустройстве пациента, ведь группу инвалидности получают люди, которые, уже не могут работать (частые судорожные припадки). Выполнять работу, не связанную с высотой, механизмами в состоянии движения, при повышенных температурах и прочее, способны многие больные эпилепсией, но как это будет сочетаться с их образованием и квалификацией? В общем, поменять или найти работу пациенту бывает очень и очень сложно, врачи нередко боятся подписать бумажку, а на свой страх и риск работодатель тоже брать не хочет… А по правилам, трудоспособность и инвалидность зависят от частоты приступов, формы болезни, времени суток, когда наступает припадок. Скажем, больного, которого судороги одолевают по ночам, освобождают от ночных смен и командировок, а появление приступов в дневное время ограничивает профессиональную деятельность (целый список ограничений). Частые припадки с изменением личности ставят вопрос о получении группы инвалидности.
Мы не станем лукавить, если будем утверждать, что жить больному эпилепсией действительно нелегко, ведь каждому хочется достичь чего-то в жизни, получить образование, заняться карьерой, построить дом, заработать материальные блага. Многие люди, которым по молодости в силу каких-то обстоятельств было прилеплено «эпи» (а там был всего лишь судорожный синдром), вынуждены постоянно доказывать, что они нормальны, что никаких приступов вот уже 10 или 20 лет нет, а им настойчиво пишут, что нельзя работать у воды, у огня и так далее. Тогда можно представить, каково человеку, когда эти приступы все же имеют место, поэтому избегать лечения никак не следует, пусть лучше эта болезнь будет глубоко спрятана, если ее нельзя искоренить полностью.
Видео: эпилепсия в программе “О самом главном!”
На ваш вопрос ответит один из ведущих .
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
